ମ୍ୟାଲେରିଆ
| Malaria | |
|---|---|
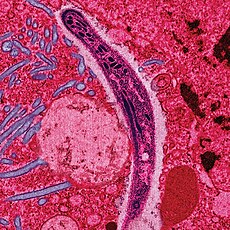 A Plasmodium in the form that enters humans and other vertebrates from the saliva of female mosquitoes (a sporozoite) traverses the cytoplasm of a mosquito midgut epithelial cell.ମାଈ ମଶାର ଲାଳରେ ଥିବା ସ୍ପୋରୋଜଏଟ ମଶା କାମୁଡିଲା ପରେ ରକ୍ତରେ ଦେଖାଯାଉଛି | |
| ଶ୍ରେଣୀବିଭାଗ ଓ ବାହାର ସ୍ରୋତ | |
| ସ୍ପେଶାଲିଟି | ସଂକ୍ରାମକ ରୋଗ[*], tropical medicine[*], parasitology[*] |
| ଆଇସିଡ଼ି-୧୦ | B50. |
| ଆଇସିଡ଼ି-୯-ସିଏମ୍ | 084 |
| ଓଏମ୍ଆଇଏମ୍ | 248310 |
| ରୋଗ ଡାଟାବେସ | 7728 |
| ମେଡ଼ିସିନ-ପ୍ଲସ | 000621 |
| ଇ-ମେଡ଼ିସିନ | med/1385 emerg/305 ped/1357 |
| Patient UK | ମ୍ୟାଲେରିଆ |
| MeSH | C03.752.250.552 |
ମ୍ୟାଲେରିଆ ରୋଗ ହୁଏ ଏକ ପ୍ରୋଟୋଜୋଆନ ପ୍ଲାଜମୋଡିଅମ ଟାଇପର ଏକ-କୋଷି ଅଣୁବୀକ୍ଷଣିକ ପରଜୀବୀଦ୍ୱାରା (protozoans, a type of single cell microorganism) ଯାହା ମଶା ବାହିତ ହୁଏ ଓ ମାନବ ତଥା ଅନ୍ୟାନ୍ୟ ପଶୁମାନଙ୍କୁ ଆକ୍ରମଣ କରେ ।[୧] ଏହି ରୋଗରେ ସ୍ୱାଭାବିକ ଭାବେ ଜ୍ୱର, ଶରୀର ବେଆରାମ ଓ ଥକ୍କା ଲାଗେ, ବାନ୍ତି ଓ ମୁଣ୍ଡ ବଥା ହୁଏ । ରୋଗ ଗମ୍ଭୀର ହେଲେ କାମଳ ବା ଜଣ୍ଡିସ ହୁଏ, ବାତ ମାରେ ଓ କୋମା ହୋଇ ମୃତ୍ୟୁ ହୁଏ ।[୨] ମଶା କାମଡ଼ିବାର ୧୦ରୁ ୧୫ ଦିନ ପରେ ମ୍ୟାଲେରିଆ ଆରମ୍ଭ ହୁଏ । ଉପଯୁକ୍ତ ଚିକିତ୍ସା ନ ହେଲେ ମାସାଧିକ କାଳ ପରେ ଏହି ରୋଗ ଲେଉଟେ ।[୧] ଯେଉଁ ରୋଗୀ ଅଳ୍ପ ଦିନ ହେଲା ଭଲ ହୋଇଛି ତାକୁ ପୁନଃସଂକ୍ରମଣ ହେଲେ ଲକ୍ଷଣ ସ୍ୱଳ୍ପ ମାତ୍ରାରେ ଦେଖାଯାଏ । ପୁନଶ୍ଚ ସଂକ୍ରମିତ ନ ହେଲେ ଏହି ଆଂଶିକ ପ୍ରତିରୋଧ ଶକ୍ତି କିଛି ମାସ ବା ବର୍ଷ ପରେ କମିଯାଏ ।[୨]
ସାଧାରଣତଃ ଏହି ରୋଗ ସଂକ୍ରମିତ ମାଈ ଆନୋଫିଲିସ୍ ମଶା କାମୁଡ଼ିଲେ ତାହାର ଲାଳରେ ଥିବା ପରଜୀବୀ ଶୁଣ୍ଢ ମାଧ୍ୟମରେ ମଣିଷର ରକ୍ତରେ ପ୍ରବେଶ କରେ ।[୧] ଏହି ପରଜୀବୀ ରକ୍ତରେ ପ୍ରବାହିତ ହୋଇ ଯକୃତରେ ପ୍ରବେଶ କରେ ଓ ସେଠାରେ ବଡ଼ ହୋଇ ପ୍ରଜନନ କରେ ।[୨] ଅଧିକାଂଶ ମୃତ୍ୟୁ ପ୍ଲାଜ୍ମୋଡ଼ିଅମ୍ ଫାଲସିପ୍ୟାରମ ଯୋଗୁ ହୁଏ ଓ ପ୍ଲାଜ୍ମୋଡ଼ିଅମ୍ ଭାଇଭାକ୍ସ, ପ୍ଲାଜ୍ମୋଡ଼ିଅମ୍ ଓଭେଲ ଇତ୍ୟାଦି ପରଜୀବୀମାନଙ୍କଦ୍ୱରା ସାମାନ୍ୟ ଲକ୍ଷଣ ପ୍ରକାଶ ପାଏ ।[୧][୨] ମଣିଷ ଦେହରେ ପ୍ଲାଜ୍ମୋଡ଼ିଅମ୍ ନଲେସି (P. knowlesi) କ୍ୱଚିତ୍ ରୋଗ କରେ ।[୧] ରୋଗୀର ରକ୍ତ ଫିଲ୍ମକୁ ଅଣୁବୀକ୍ଷଣ ଯନ୍ତ୍ରରେ ପରୀକ୍ଷା କରି ପରଜୀବୀ ମିଳିଲେ, କିମ୍ବା ମ୍ୟାଲେରିଆ ଆଣ୍ଟିଜେନ ଡିଟେକ୍ସନ୍ ଟେଷ୍ଟ (rapid diagnostic tests) କରି ଯୁକ୍ତାତ୍ମକ ଫଳ ମିଳିଲେ ରୋଗ ନିର୍ଣ୍ଣୟ କରାଯାଏ ।[୨] ମ୍ୟାଲେରିଆ ପ୍ରବଣ ଇଲାକାରେ ପଲିମରେଜ ଚେନ ରିଆକ୍ସନ ପରୀକ୍ଷାଦ୍ୱାରା ମଶାର ଡି.ଏନ.ଏ ଚିହ୍ନଟ କରି ରୋଗ ନିର୍ଣ୍ଣୟ କରିବା ଜଟିଳତା ଓ ବହୁଳ ବ୍ୟୟସାପେକ୍ଷ ଯୋଗୁ ସମ୍ଭବ ହେଉନି ।[୩]
ମ୍ୟାଲେରିଆ ସଙ୍କଟ ଚାରି ଉପାୟରେ ରୋକି ହୁଏ: ମଶାରୀ ବ୍ୟବହାର କରି ମଶା କାମୁଡ଼ାରୁ ରକ୍ଷା ପାଇବା, ମଶାଦୂରକାରୀ ଔଷଧ ବ୍ୟବହାର କରିବା, ମଶାମାରୀ ଔଷଧ ସିଞ୍ଚି ତାଙ୍କୁ ମାରିବା ଓ ସ୍ଥିର ଜଳାଶୟକୁ ନିଷ୍କାସନ କରିବା ।[୨] ମ୍ୟାଲେରିଆ ପ୍ରବଣ ଇଲାକାକୁ ଯାଉଥିବା ଲୋକଙ୍କୁ ଏହି ରୋଗରୁ ରକ୍ଷା କରିବା ନିମନ୍ତେ କେତେକ ମ୍ୟାଲେରିଆ ପ୍ରତିଷେଧକ ଔଷଧ ଦିଆଯାଏ । ଅତ୍ୟଧିକ ମ୍ୟାଲେରିଆ ହେଉଥିବା ଇଲାକାରେ ପ୍ରଥମ ତିନିମାସ ପରର ଗର୍ଭବତୀ ମହିଳା ଓ ଶିଶୁମାନଙ୍କୁ ସଲ୍ଫାଡକ୍ସିନ/ପାଇରିମେଥାମିନ ବଟିକା ଦିଆଯାଏ । ଆବଶ୍ୟକ ହେଉଥିବା ଟିକା ବାହାରି ନାହିଁ, ଚେଷ୍ଟା ଚାଲିଛି ।[୧] କେତେକ ମ୍ୟାଲେରିଆ ଦୂରକାରୀ ଔଷଧ ସହ ଆର୍ଟେମିସିନିନ ଦେବାକୁ ସୁପାରିସ କରାଯାଏ ।[୧][୨] ଦ୍ୱିତୀୟ ଧାଡ଼ିରେ ମେଫ୍ଲୋକ୍ୱିନ, ଲୁମେଫାଣ୍ଟ୍ରିନ କିମ୍ବା ସଲ୍ଫାଡକ୍ସିନ/ପାଇରିମେଥାମିନ ଦିଆଯାଏ ।[୪] ଆର୍ଟେମିସିନିନ ନ ମିଳିଲେ କୁଇନାଇନ୍ ଓ ଡକ୍ସିସାଇକ୍ଲିନ ବ୍ୟବହାର କରାଯାଇ ପାରେ ।[୪] ଔଷଧ ପ୍ରତିରୋଧ ସମସ୍ୟା ଯୋଗୁ ଚିକିତ୍ସା ଆରମ୍ଭ କରିବା ପୂର୍ବରୁ ମ୍ୟାଲେରିଆ ନିଶ୍ଚିତତା ପରୀକ୍ଷା କରିବା ଆବଶ୍ୟକ । ଅନେକ ଔଷଧର ପ୍ରତିରୋଧ ବାହାରିଲାଣି ଯଥା କ୍ଲୋରୋକ୍ୱିନ ପ୍ରତିରୋଧକାରୀ ଫ୍ୟାଲ୍ସିପ୍ୟାରମ ଓ ଦକ୍ଷିଣପୂର୍ବ ଏସିଆରେ ଆର୍ଟେମିସିନିନ ପ୍ରତିରୋଧ ଏକ ସମସ୍ୟା ସୃଷ୍ଟି କଲାଣି ।[୧]
ପ୍ଲାଜମୋଡିୟମର ପାଞ୍ଚଟି ପ୍ରଜାତି ମନୁଷ୍ୟମାନଙ୍କୁ ଆକ୍ରମଣ କରିପାରେ ତଥା ସଂକ୍ରାମକ ହୋଇଥାଏ । ଅତ୍ୟଧିକ ମାତ୍ରାରେ ମ୍ୟାଲେରିଆ କରାଉଥିବା ଜୀବାଣୁଟି ହେଲା ପି. ଫାଲସିପାରମ; କିନ୍ତୁ ପି. ଭିଭାକ୍ସ, ପି. ଓଭାଲ, ପି. ମ୍ୟାଲେରିଏ କମ ସଂକ୍ରମିତ କରିଥାଏ ଓ ବିଶେଷ କ୍ଷତି ପହଞ୍ଚାଇ ନଥାଏ। ପଶୁଠାରୁ ମଣିଷକୁ ସଂକ୍ରମିତ ହେଉଥିବା ଜୀବାଣୁ ପି.ନୋବେଲ୍ସି ଦକ୍ଷିଣ-ପୂର୍ବ ଏସିଆରେ ଦେଖାଯାଏ ଓ ମାକେକ ନାମକ ଏକ ପ୍ରକାର ମାଙ୍କଡକୁ ଆକ୍ରମଣ କରିଥାଏ; କିନ୍ତୁ ମଣିଷକୁ ମଧ୍ୟ ସଂକ୍ରମିତ ହୋଇପାରେ । ମ୍ୟାଲେରିଆର ପ୍ରଭାବ ମୁଖ୍ୟଭାବେ ଉଷ୍ଣକୋଟି ଅଞ୍ଚଳ(ଭୂମଧ୍ୟ ରେଖାର ୨୩ ଡିଗ୍ରୀ ୨୬ ମିନିଟ ୧୬ ସେକେଣ୍ଡ ଉତ୍ତର ଓ ଦକ୍ଷିଣ)ରେ ଦେଖାଯାଏ । ଏହି ସବୁ ଅଞ୍ଚଳରେ ଅତ୍ୟଧିକ ବୃଷ୍ଟିପାତ, ଉଚ୍ଚ ତାପମାତ୍ରା ଓ ଆର୍ଦ୍ରତା, ସ୍ଥିର ଜଳରାଶି ପ୍ରଭୃତି ମଶାମାନଙ୍କ ଲାର୍ଭାର ବିକାଶ ପାଇଁ ଅନୁକୂଳ ପରିବେଶ ସୃଷ୍ଟି କରିଥାଏ।
ବିଶ୍ୱ ସ୍ୱାସ୍ଥ୍ୟ ସଙ୍ଗଠନଦ୍ୱାରା ପ୍ରସ୍ତୁତ ୨୦୧୦ରେ ଏକ ଆକଳନ ଅନୁସାରେ, ସମଗ୍ର ବିଶ୍ୱରେ ୨୧.୬ କୋଟି ବ୍ୟକ୍ତିଙ୍କର ମ୍ୟାଲେରିଆ ହେବାର ଲିଖିତ ତଥ୍ୟ ରହିଛି। ପ୍ରାୟ ୬୫୫,୦୦୦ ଜଣ ଏହି ରୋଗ ଫଳରେ ମୃତ୍ୟୁବରଣ କରିଛନ୍ତି, ଯେଉଁମାନଙ୍କ ମଧ୍ୟରେ ଅଧିକାଂଶ ୫ ବର୍ଷରୁ କମ ବୟସର ଶିଶୁ।[୫] ପ୍ରକୃତରେ କହିବାକୁ ଗଲେ ମୃତ୍ୟୁସଂଖ୍ୟା ଆହୁରି ଅଧିକ ହୋଇପାରେ କାରଣ ଗ୍ରାମାଞ୍ଚଳରୁ ସଠିକ ପରିମାଣରେ ତଥ୍ୟ ସଂଗ୍ରହ କରାଯାଇନାହିଁ। ଅଧିକଂଶ ମୃତ୍ୟୁର କାରଣ - ପି.ଫାଲସିପାରମ ଜୀବାଣୁ। ଅର୍ଥନୈତିକ ଅଭିବୃଦ୍ଧିର ଆଢୁଆଳରେ ମ୍ୟାଲେରିଆ ମୁଖ୍ୟଭାବେ ଦାରିଦ୍ର୍ୟତା ସହ ଜଡ଼ିତ ଏବଂ ଦାରିଦ୍ର୍ୟତାର କାରଣ ମଧ୍ୟ।
ଆଧୁନିକ ସମୟରେ ବହୁ ଆବଶ୍ୟକତା ସତ୍ତ୍ୱେ କୌଣସି ଉଚ୍ଚମାନର ଔଷଧ ମ୍ୟାଲେରିଆ ପାଇଁ ଉପଲବ୍ଧ ନାହିଁ । ଏଥି ନିମନ୍ତେ ଗବେଷଣା ଚାଲୁ ରହିଛି। ଅତ୍ୟଧିକ ମ୍ୟାଲିରିଆକୁ ଇଣ୍ଟ୍ରାଭେନସ ପଦ୍ଧତି (ଶିରା ମାଧ୍ୟମରେ ଦେହକୁ ଜଳୀୟ ଅଂଶର ପ୍ରବେଶ), ଇଣ୍ଟ୍ରାମସ୍କୁଲାର ପଦ୍ଧତି(ଦେହର ମାଂଶପେଶୀରେ ଇଞ୍ଜେକ୍ସନ) ବା କୁଇନାଇନ(ଏକ ପ୍ରକାର ଜ୍ୱର-ବ୍ୟଥା ନାଶକ ଧଳା ରଙ୍ଗର କ୍ଷାରୀୟ ବଟିକା)ଦ୍ୱାରା ଚିକିତ୍ସା କରାଯାଇଥାଏ। ୨୦୦୦ ଦଶକର ମଧ୍ୟଭାଗରୁ କୁଇନାଇନ ବଦଳରେ ଆର୍ଟେମିସିନିନ ଯାହାକି ଟିକିଏ ଉଚ୍ଚମାନର ତାହା ଉଭୟ ଶିଶୁ ତଥା ପ୍ରାପ୍ତ ବୟସ୍କଙ୍କ ପାଇଁ ମେଫ୍ଲୋକୁଇନ ସହିତ ଦିଆଯାଉଅଛି।
ଇତିହାସ
[ସମ୍ପାଦନା]ମ୍ୟାଲେରିଆ ପ୍ରାୟତଃ ୫୦,୦୦୦ ବର୍ଷ ଧରି ମାନବ ଜାତିକୁ ପ୍ରଭାବିତ କରି ଆସିଛି ଏବଂ ବୋଧହୁଏ ସର୍ବଦା ମନୁଷ୍ୟ ଜାତିକୁ ପରଜୀବୀ ଭାବେ ଗ୍ରହଣ କରିଛି [୬]। ଏହି ପରଜୀବୀର ନିକଟତମ ସଂପର୍କୀୟ ହେଉଛନ୍ତି ସିମ୍ପାଞ୍ଜି ।[୭] ମ୍ୟାଲେରିଆର ସର୍ବପୂରାତନ ବର୍ଣ୍ଣନା ଚୀନ ଇତିହାସରେ ଖ୍ରୀ.ପୂ. ୨୭୦୦ରେ ଦେଖାଯାଏ।[୮] ଏହା ମଧ୍ୟ କୁହାଯାଏ ଯେ ମ୍ୟାଲେରିଆ ରୋମ ସାମ୍ରାଜ୍ୟ ପତନର ଏକ କାରଣ ଓ ସେ ସମୟରେ ଏହା ରୋମାନ ଜ୍ୱର ନାମରେ ପରିଚିତ ଥିଲା।[୯]

ମ୍ୟାଲେରିଆ ଉପରେ ପ୍ରଥମ ବୈଜ୍ଞାନିକ ଅଧ୍ୟୟନ ୧୮୮୦ରେ ହୋଇଥିଲା । ଚାର୍ଲ୍ସ ଲୁଇ ଅଲ୍ଫୋନ୍ସ ଲେବେରନ ନାମକ ଫରାସୀ ସୈନ୍ୟ ଡାକ୍ତର ଆଲଜେରିଆରେ କାର୍ଯ୍ୟରତ ଥିବା ସମୟରେ ମ୍ୟାଲେରିଆ ପିଡୀତଙ୍କ ଲୋହିତ ରକ୍ତ କଣିକା ମଧ୍ୟରେ ପରଜୀବୀ ଲକ୍ଷ୍ୟ କରିଥିଲେ । ତେଣୁ ସେ ପ୍ରସ୍ତାବ ଦେଇଥିଲେ ଯେ ମ୍ୟାଲେରିଆର କାରଣ ପ୍ରୋଟୋଜୋଆ ପରଜୀବୀ ଅଟେ।[୧୦] ଏହି ଆବିଷ୍କାର ପାଇଁ ତାଙ୍କୁ ୧୯୦୭ରେ ଚିକିତ୍ସା ବିଜ୍ଞାନରେ ନୋବେଲ ପୁରସ୍କାର ପ୍ରଦାନ କରାଯାଇଥିଲା। ଏହି ପ୍ରୋଟୋଜୋଆର ନାମକରଣ ପ୍ଲାଜମୋଡିୟମ ବୋଲି ଇଟାଲୀୟ ବୈଜ୍ଞାନିକ ଏତୋରେ ମାର୍ଚିଆଫାବା ଓ ଆଞ୍ଜେଲୋ ସେଲୀଙ୍କଦ୍ୱାରା ହୋଇଥିଲା।[୧୧] ଏହାର ଗୋଟିଏ ବର୍ଷ ପରେ କ୍ୟୁବାର ଜଣେ ଡାକ୍ତର କାର୍ଲୋସ ଫିନଲେ ପୀତ ଜ୍ୱରର ଚିକିତ୍ସା କରିବା ସମୟରେ ପ୍ରଥମ ଥର ପାଇଁ ଦାବୀ କରିଥିଲେ ଯେ ମଶାମାନଙ୍କଦ୍ୱାରା ଏହି ରୋଗ ମନୁଷ୍ୟମାନଙ୍କୁ ସଂକ୍ରମିତ ହେଉଛି।[୧୨] କିନ୍ତୁ ଏହାକୁ ଅକାଟ୍ୟ ସତ୍ୟ ରୂପେ ୧୮୯୮ରେ ଜଣେ ସ୍କଟଲାଣ୍ଡର ଡାକ୍ତର ସାର ରୋନାଲ୍ଡ ରୋସ କଲିକତାର ପ୍ରେସିଡେନ୍ସି ଜେନେରାଲ ହସ୍ପିଟାଲରେ କାର୍ଯ୍ୟ କରୁଥିବା ସମୟରେ ପ୍ରମାଣିତ କରିଥିଲେ । ସେ ମଶାମାନଙ୍କ ଅନାଳ ଗ୍ରନ୍ଥିରୁ ସଂଗ୍ରହିତ ଜୀବାଣୁକୁ କିଛି ପକ୍ଷୀଙ୍କ ଦେହରେ ପ୍ରବେଶ କରାଇ ମଶାକୁ ବାହକ ରୂପେ ପ୍ରମାଣ କରିଥିଲେ[୧୩] ଏବଂ ଏଥି ନିମନ୍ତେ ତାଙ୍କୁ ୧୯୦୨ରେ ଚିକିତ୍ସା ବିଜ୍ଞାନରେ ନୋବେଲ ପୁରସ୍କାର ପ୍ରଦାନ କରାଯାଇଥିଲା ଏହାପରେ ସେ ଭାରତୀୟ ଚିକିତ୍ସା ସେବାରୁ ଅବ୍ୟାହତି ନେଇ ସେ ସମୟର ସଦ୍ୟ ପ୍ରତିଷ୍ଠିତ ଲିଭରପୁଲ ସ୍କୁଲ ଅଫ ଟ୍ରୋପିକାଲ ମେଡିସିନରେ ଯୋଗଦେଇଥିଲେ ଏବଂ ଇଜିପ୍ଟ, ପାନାମା, ଗ୍ରୀସ, ମରିସସ ଆଦି ଦେଶରେ ମ୍ୟାଲେରିଆ ନିୟନ୍ତ୍ରଣ ପାଇଁ କାର୍ଯ୍ୟ କରିଥିଲେ ।[୧୪]
ଲକ୍ଷଣ
[ସମ୍ପାଦନା]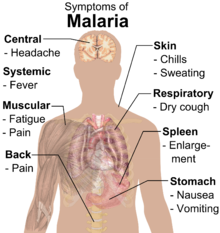
ମ୍ୟାଲେରିଆ ସଂକ୍ରମଣ ହେବାର ୮-୨୫ ଦିନ ମଧ୍ୟରେ ଏହାର ଲକ୍ଷଣ ସବୁ ଦେଖା ଯାଇଥାଏ ।[୧୬] କିନ୍ତୁ ମ୍ୟାଲେରିଆ ପୂର୍ବରୁ ପ୍ରତିକାର ପାଇଁ ପ୍ରତିଷେଧକ ନେଇଥିଲେ ଲକ୍ଷଣମାନ ବିଳମ୍ବରେ ଦେଖା ଦେଇ ପାରେ ।[୩] ରୋଗର ଲକ୍ଷଣ ରୂପେ ଜ୍ୱର, କମ୍ପନ, ଗଣ୍ଠିରେ ଯନ୍ତ୍ରଣା, ବାନ୍ତି, ଦେହ ଶେତା ପଡ଼ିଯିବା, ଜଣ୍ଡିସ, ଆଖିରେ କଷ୍ଟ[୧୭], ତଥା ମାଂସପେଶୀରେ ପ୍ରବଳ ଯନ୍ତ୍ରଣା ହୋଇଥାଏ । ପ୍ରାୟ ୩୦% ରୋଗୀ ପ୍ରାଥମିକ ଚିକିତ୍ସା ଫଳରେ ଜ୍ୱର ଅନୁଭବ କରି ନଥାନ୍ତି।[୩]
ମ୍ୟାଲେରିଆର ସର୍ବାଧିକ ଦେଖାଯାଇଥିବା ଲକ୍ଷଣଟି ହେଲା - ପ୍ରତି ଦୁଇ ଘଣ୍ଟାରେ ପ୍ରବଳ ଶୀତ ଲାଗିବା ପରେ ଦେହ ଅବଶ ହୋଇଯାଇ ଜ୍ୱର ଆସିବା ଓ ପରେ ପରେ ବହୁ ଝାଳ ବାହାରିବା । ପି. ଭିଭାକ୍ସ ଓ ପି. ଓଭାଲ ଜୀବାଣୁ ଜନିତ ସଂକ୍ରମଣରେ ଏହା ପ୍ରତି ଦୁଇ ଦିନରେ ଥରେ ଏବଂ ପି. ମ୍ୟାଲେରିଏ ଓ ପି. ଫାଲସିପାରମ ଜନିତ ସଂକ୍ରମଣରେ ଏହା ପ୍ରତି ତିନି ଦିନରେ ହୋଇପାରେ ତଥା ୩୬-୪୮ ଘଣ୍ଟା ମଧ୍ୟରେ ବାରମ୍ବାର ଜ୍ୱର ଆସିଥାଏ ।[୧୮] ବୋଧହୁଏ ଭୁଲ କାରଣ ବଶତଃ ବା ମସ୍ତିଷ୍କ ମଧ୍ୟରେ ଚାପ ଯୋଗୁଁ ସମ୍ବନ୍ଧିତ ହୋଇଥିବାରୁ; ମ୍ୟାଲେରିଆ ପିଡୀତ ଛୋଟ ଶିଶୁ ନାନା ଅସ୍ୱାଭାବିକ ଅବସ୍ଥା ପ୍ରଦର୍ଶିତ କଲେ ଧରିନିଆଯାଏ ଯେ ଭୟଙ୍କର ମସ୍ତିଷ୍କ ବିକୃତି ଘଟିଛି ।[୧୯] ସେରେବ୍ରାଲ ମ୍ୟାଲେରିଆ ହେବା ଫଳରେ ଦୃଷ୍ଟିପଟଳ ଧଳା ପଡ଼ିଯାଉଥିବାରୁ ଏହାକୁ ଚିକିତ୍ସା ସମୟରେ ସାଧାରଣ ମ୍ୟାଲେରିଆଠାରୁ ବାରି ହୋଇଯାଏ।[୨୦]
ମାତ୍ରାଧିକ ମ୍ୟାଲେରିଆ ପି. ଫାଲସିପାରମଦ୍ୱାରା ହୋଇଥାଏ ଯାହାର ଲକ୍ଷଣ ୬-୧୪ ଦିନ ମଧ୍ୟରେ ଦେଖାଯାଇଥାଏ । ଫାଲସିପାରମ ବ୍ୟତୀତ ଅନ୍ୟ ଜୀବାଣୁଦ୍ୱାରା ହେଉଥିବା ପ୍ରାୟ ୧୪% ମ୍ୟାଲେରିଆ ବିପଦଜ୍ଜନକ ହୋଇପାରେ ।[୩] ଚିକିତ୍ସାରେ ହେଳା ହେଲେ କୋମା ଅବସ୍ଥା ବା ସମ୍ଭାବ୍ୟ ମୃତ୍ୟୁ ହୋଇପାରେ - ବିଶେଷ କରି ଯୁବକ/ଯୁବତୀ ଓ ଗର୍ଭବତୀ ମହିଳାମାନେ ମ୍ୟାଲେରିଆ ପ୍ରତି ବିଶେଷ ଭାବେ ସାବଧାନ ରହିବା ଉଚିତ ।
ଜଟିଳତା
[ସମ୍ପାଦନା]ମ୍ୟାଲେରିଆରେ ଅନେକ ଗୁଡିଏ ଜଟିଳ ସମସ୍ୟା ଉତ୍ପନ୍ନ ହୁଏ । ଫାଲ୍ସିପାରମ ମ୍ୟାଲେରିଆ ଭୋଗୁଥିବା ୨୫% ବୟସ୍କ ଓ ୪୦% ପିଲାମାନେ ଶ୍ୱାସ କ୍ରିୟା ଅସୁବିଧା ଭୋଗନ୍ତି । ମେଟାବୋଲିକ୍ ଏସିଡୋସିସ, ଫୁସଫୁସ ଶୋଥ, ନିମୋନିଆ ଓ ରକ୍ତ ହୀନତା ଯୋଗୁ ଏହି ଅସୁବିଧା ହୁଏ । ଗର୍ଭବତୀ ମହିଳାମାନଙ୍କର ଏହି ଅସୁବିଧା ବହୁଳ ଭାବରେ ହୁଏ । ଏଚ.ଆଇ.ଭି. ଥିଲେ ଜଟିଳତା ବଢିଯାଏ ।
ଗର୍ଭବତୀ ମହିଳାମାନଙ୍କ ଶିଶୁର ଅଳ୍ପ ଓଜନ ବିଶିଷ୍ଟ ଛୁଆ ଜନ୍ମ, ଗର୍ଭ ମୃତ୍ୟୁ, ଶିଶୁ ମୃତ୍ୟୁ ଭଳି ଜଟିଳତା ଫାଲସିପ୍ୟାରମ ମ୍ୟାଲେରିଆରେ ଅଧିକ ହୁଏ ।
କାରଣ
[ସମ୍ପାଦନା]
ମ୍ୟାଲେରିଆ ପରଜୀବୀଗୁଡ଼ିକ ପ୍ଲାଜମୋଡ଼ିୟମ ପ୍ରଜାତିର । ମନୁଷ୍ୟମାନଙ୍କଠାରେ ମୁଖ୍ୟତଃ ପି. ଫାଲସିପାରମ, ପି. ମ୍ୟାଲେରିଏ, ପି. ଭିଭାକ୍ସ, ପି. ଓଭାଲ, ପି.ନୋବେଲ୍ସିଦ୍ୱାରା ମ୍ୟାଲେରିଆ ସଂକ୍ରମିତ ହୋଇଥାଏ ।[୨୧][୨୨] ଏଗୁଡିକ ମଧ୍ୟରୁ ପି. ଫାଲସିପାରମ ପ୍ରାୟ ୭୫% ଓ ପି. ଭିଭାକ୍ସ ପ୍ରାୟ ୨୦% ରୋଗର ମୁଖ୍ୟ କାରଣ ତଥା ପି. ଫାଲସିପାରମ ଅଧିକାଂଶ ମୃତ୍ୟୁର କାରଣ ହୋଇଥାଏ ।[୩] ପି. ଭିଭାକ୍ସର ପ୍ରକୋପ ଅଧିକା ମାତ୍ରାରେ ଆଫ୍ରିକା ମହାଦେଶ ବାହାରେ ଦେଖାଯାଇଥାଏ।[୨୩]
ପ୍ଲାଜ୍ମୋଡିଅମର ଜୀବନ ଚକ୍ର (Life cycle of Plasmodium)
[ସମ୍ପାଦନା]
ମଶା କାମୁଡିବାଦ୍ୱାରା ଚଳନକ୍ଷମ ସଂକ୍ରମଣ କ୍ଷମତା ସମ୍ପର୍ଣ୍ଣ ସ୍ପୋରୋଜଏଟ (ପରଜୀବୀ ଜୀବନର ପ୍ରଥମ ଆକାର) ମେରୁଦଣ୍ଡୀ ପ୍ରାଣୀର ଦେହରେ ପ୍ରବେଶ କରି ରକ୍ତ ମାଧ୍ୟମରେ ଯକୃତର କୋଷରେ (Hepatocyte) ପ୍ରବେଶ କରେ । ଏଠାରେ ଏହାର ଅଲିଙ୍ଗୀ ଜୀବନ ଆରମ୍ଭ ହୋଇ ହଜାର ହଜାର ସଂକ୍ଷକ ମେରୋଜଏଟ ସୃଷ୍ଟି ହୁଅନ୍ତି । ଗୋଟିଏ ମେରୋଜଏଟ ଗୋଟିଏ ଲୋହିତ ରକ୍ତ କଣିକାରେ ପ୍ରବେଶ କରି ସେହି ଅଲିଙ୍ଗୀ ପଦ୍ଧତିରେ ବଂଶ ବିସ୍ତାର କରି ୮ରୁ ୨୪ଟି ମେରୋଜଏଟରେ ପରିଣତ ହୁଏ । ଏତେ ସଂଖ୍ୟକ ମେରୋଜଏଟ ରହିବା ପାଇଁ ଜାଗା ଅଭାବ ହୁଏ ଓ ରକ୍ତ କଣିକା ଫାଟି ଯାଏ । ଏହି ମୋରୋଜଏଟରୁ ଗାମିଟୋସାଇଟ ତିଆରି ହୁଅନ୍ତି । ଏତିକି ବେଳେ ସଂକ୍ରମିତ ଲୋକକୁ ମାଈ ଆନୋଫିଲିସ ମଶା କାମୁଡି ରକ୍ତ ଶୋଷିଲେ ଏହି ଅପରିପକ୍ୱ ଗାମୋଟୋସାଇଟ ମଶା ଦେହକୁ ଯାଇ ତାହାର ଖାଦ୍ୟ ନଳୀରେ ରହେ । ସେଠାରେ ପୁରୁଷ ଓ ସ୍ତ୍ରୀ ଗାମିଟୋସାଇଟ ମିଳିତ ହୋଇ ମିଶି ଯାଆନ୍ତି ଓ ଜାଇଗୋଟରେ ପରିଣତ ହୁଅନ୍ତି । ଏହି ଜାଇଗୋଟ ପୁନଶ୍ଚ ସ୍ପୋରୋଜଏଟରେ ପରିଣତ ହୋଇ ଲାଳ ଗ୍ରନ୍ଥିକୁ ଯାଇ ରହେ । ଏହି ଭଳି ତାହାର ଜୀବନ ଚକ୍ର ଲାଗି ରହେ । ମଶା କାମୁଡିଲେ ତାହାର ଶୁଣ୍ଢରେ ଥିବା ଲାଳ ମିଶ୍ରିତ ସ୍ପୋରୋଜଏଟ ଶରୀରକୁ ଯାଇ ରୋଗ ବିସ୍ତାର କରନ୍ତି ।
କେବଳ ମାଈ ଆନୋଫିଲିସ ରକ୍ତ ଶୋଷଣ କରେ । ସଂଧ୍ୟାରୁ ଆରମ୍ଭ କରି ରାତି ସାରା ଏହା ରକ୍ତ ଶୋଷଣ କାମରେ ଲାଗିଥାଏ । ସଂକ୍ରମିତ ରକ୍ତ ମାଧ୍ୟମରେ ମଧ୍ୟ ଏହି ରୋଗ ରକ୍ତ ଗ୍ରହଣ ସମୟରେ ବ୍ୟାପିଥାଏ ।
ବାରମ୍ବାର ହେଉଥିବା ମ୍ୟାଲେରିଆ
[ସମ୍ପାଦନା]ଏହି ମ୍ୟାଲେରିଆ ତିନୋଟି କାରଣ ଯୋଗୁ ବାରମ୍ବାର ହୁଏ । କାରଣଗୁଡିକ: ୧. ଚିକିତ୍ସା କରିବା ସତ୍ତ୍ୱେ ଯଦି ପରଜୀବୀ ନିଃଶେଷ ନ ହୁଅନ୍ତି, ୨. ଆଉ ଥରେ ମଶା କାମୁଡା ଯୋଗେ ହୁଏ, ୩. ଭାଇଭାକ୍ସ ଓ ଓଭେଲ ଯକୃତରେ ହିପ୍ନୋଜଏଟ(Hypnozoites) ସୁପ୍ତ ଭାବରେ ରହି ରକ୍ତକୁ ଆସି ଆଉଥରେ ଆକ୍ରମଣ କଲେ ହୁଏ ।
ରକ୍ତରେ ପରଜୀବୀ ନ ମିଳିଲେ ମ୍ୟାଲେରିଆ ଆରୋଗ୍ୟ ହୋଇଗଲା କହିଲେ ଭ୍ରମାତ୍ମକ ହେବ । ପି.ଭାଇଭାକ୍ସ ସଂକ୍ରମଣ ହେବାର ୩୦ ବର୍ଷ. ପରେ ମଧ୍ୟ ଲକ୍ଷଣ ପ୍ରକାଶ ପାଇ ପାରେ (ପୁଷ୍ଟି ସମୟ ବା Incubation period) । ନାତିଶୀତୋଷ୍ନ ଜଳବାୟୁରେ ପି. ଭାଇଭାକ୍ସର ହିପ୍ନୋଜଏଟ୍ ଶୀତ ଓ ଶୁଖିଲା ଜଳବାୟୁରେ ନିସ୍ପୃହ ରହି ପାରେ ଓ ରୋଗ ସୃଷ୍ଟି କରେ ନାହିଁ ।
ନିଦାନ
[ସମ୍ପାଦନା]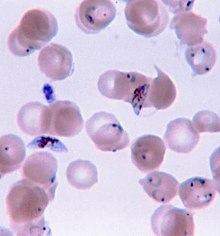
ମଶା ମଣିଷକୁ ତାର ସିରିଞ୍ଜ ଛୁଞ୍ଛି ଭଳି ଶୁଣ୍ଢ ସାହାଯ୍ୟରେ ଚମକୁ ଫୋଡି ରକ୍ତ ଶୋଷେ । ସେହି ଶୁଣ୍ଢ ପଥ ଦେଇ ମଶାର ଲାଳ ଗ୍ରନ୍ଥିରେ ଥିବା ମ୍ୟାଲେରିଆ ପରଜୀବୀ ବା ପାରାସାଇଟ ମଣିଷର ରକ୍ତରେ ପ୍ରବେଶ କରେ । ଏହି ପାରାସାଇଟ ଶରୀରର ମଣିଷ ଦେହରେ କ୍ରମ ବିକାଶ ହେଉ ଥାଏ ଓ ଆକାର ପରିବର୍ତ୍ତନ ହେଉଥାଏ । ମଣିଷ ରକ୍ତରେ ପ୍ରବେଶ କରିବା ସମୟରେ ତାର ନାମ ସ୍ପୋରୋଜଏଟ ଥାଏ । ଏହାର ବିକାଶ ଯକୃତ ଓ ରକ୍ତ, ଏହି ଦୁଇ ସ୍ଥାନରେ ହୁଏ । ଯକୃତର କୋଷ ନାମ ହେପାଟୋସାଇଟ । ପାରାସାଇଟ ଏହି ହେପା ଟୋସାଇଟରେ ୮ରୁ ୩୦ ଦିନ ଲକ୍ଷଣହୀନ ଭାବରେ ରହି ଅଲିଙ୍ଗୀ(Asexual) ବଂଶ ବିସ୍ତାର କରି ମେରୋଜଏଟରେ ପରିଣତ ହୁଏ ।
ଯକୃତ କୋଷ ଫଟେଇ ମେରୋଜଏଟ ବାହାରକୁ ଆସିବା ବେଳେ ଯକୃତର ଘୋଡଣି ସ୍ତରରେ ନିଜେ ଘୋଡେଇ ହୋଇ ଆସିବାଦ୍ୱାରା ଚିହ୍ନା ପଡେ ନାହିଁ । ଏହା ତା ପରେ ରକ୍ତର ଲୋହିତ କଣିକାରେ ପ୍ରବେଶ କରେ ।
ଲୋହିତ ରକ୍ତ କଣିକାରେ ମଧ୍ୟ ଅଲିଙ୍ଗୀ ବିସ୍ତାର ହୁଏ । ଏହି ବିସ୍ତାର ସମୟରେ କିଛି କିଛି ମେରୋଜଏଟ ରକ୍ତ କଣିକା ଫଟେଇ ବ୍ୱାହାରି ଆସି ଅନ୍ୟ ଲୋହିତ ରକ୍ତ କଣିକାରେ ପ୍ରବେଶ କରନ୍ତି ।
ସବୁଠାରୁ ବିଷ୍ମୟକର ବିଷୟ ଏହି ଯେ: ଯକୃତରେ କିଛି ସ୍ପୋରୋଜଏଟ ହିପ୍ନୋଜଏଟରେ ପରିଣତ ହୁଅନ୍ତି ଓ ଯକୃତରେ ୭ରୁ ୧୦ ମାସ ବା ବର୍ଷ ବର୍ଷ ଧରି ରହନ୍ତି । ଏହି ସମୟ ମଧ୍ୟରେ ସୁପ୍ତ ଭାବରେ ରହିବା ପରେ ପୁନଃ ସଚଳ ହୋଇ ହୋଇ ମେରୋଜଏଟରେ ପରିଣତ ହୁଅନ୍ତି । ପି ଭାଇଭାକ୍ସ ଜନିତ ମ୍ୟାଲେରିଆ ଏହିଭଳି ଭାବରେ ବହୁତ ଦିନ ଧରି ମଣିଷ ଶରୀର ମଧ୍ୟରେ ରାହି ବାରମ୍ବାର ମ୍ୟାଲେରିଆ ସୃଷ୍ଟି କରନ୍ତି ।
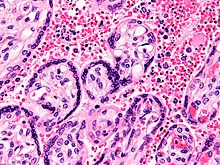
ପରଜୀବୀଗୁଡ଼ିକ ଯକୃତ ଓ ଲୋହିତ ରକ୍ତ କଣିକା ମଧ୍ୟରେ ରହୁଥିବାରୁ ମଣିଷ ଶରୀରରେ ଥିବା ପ୍ରତିରୋଧକ ବ୍ୟବସ୍ଥା ତାହାର ଟେର ପାଏନି । କିନ୍ତୁ ସଂକ୍ରମିତ ରକ୍ତ କଣିକା ସବୁ ପ୍ଲିହାରେ ନଷ୍ଟ ହୋଇଯାଏ । ଏଥିରୁ ରକ୍ଷା ପାଇବା ନିମନ୍ତେ ପି. ଫାଲସିପ୍ୟାରମ ଛୋଟ ଛୋଟ ରକ୍ତ ନାଳୀର କାନ୍ଥରେ ଏକ ପ୍ରକାର ଅଠାଳିଆ ପ୍ରୋଟିନଦ୍ୱାରା ଲାଖି ଯାଆନ୍ତି । ଏଣୁ ଏମାନେ ପ୍ଲିହା ମଧ୍ୟକୁ ନ ଯାଇ ପାରି ବଞ୍ଚି ଯାଆନ୍ତି । ଏହି ସରୁ ରକ୍ତ ନାଳିରେ ରକ୍ତ ଯାଇ ନ ପାରିବାରୁ ସଞ୍ଚାଳନ ଜନିତ ଅସୁବିଧା ହୁଏ । ମସ୍ତିଷ୍କରେ ପରଜୀବୀ ପହଞ୍ଚିଲେ ମସ୍ତିଷ୍କ ମ୍ୟାଲେରିଆ ହୁଏ ।
ଅଠାଳିଆ ପ୍ରୋଟିନଗୁଡ଼ିକ ଅନେକ ପ୍ରକାରର ହୋଇଥିବାରୁ ପ୍ରତିରୋଧ ବ୍ୟବସ୍ଥା ଏହା ବିରୁଦ୍ଧରେ କାମ କରେ ନାହିଁ ।
ଅନୁବଂଶିୟ ବାଧା
[ସମ୍ପାଦନା]ସିକଲ ସେଲ ଟ୍ରେଟ, ଥାଲାସେମିଆ, ଗ୍ଲୁକୋଜ-୬-ଫସଫେଟ ଡିହାଡ୍ରୋଜେନେଜ ଅଭାବ ଓ ରକ୍ତରେ ଡଫି ଆଣ୍ଟିଜେନ ଥିଲେ ପାରାସାଇଟ ବାଧାପ୍ରାପ୍ତ ହୁଅନ୍ତି । ଏହି ସମସ୍ତ ଅବସ୍ଥା ଅସ୍ୱାଭାବିକ ଗୁଣସୂତ୍ର ଯୋଗୁ ହୁଏ । ସିକଲ ସେଲରେ ଅସାଧାରଣ ହେମୋଗ୍ଲୋବିନ ଥିବାରୁ ଲୋହିତ ରକ୍ତ କଣିକା ଦାଆ ଭଳି ଦେଖାଯାଏ । ଏହାର ଅମ୍ଳଜାନ ଧାରଣ ଶକ୍ତି କମ ରହେ । ଏଣୁ ପାରାସାଇଟ ଏଥିରେ ବଞ୍ଚି ପାରନ୍ତି ନାହିଁ ।
ମ୍ୟାଲେରିଆ ହେପାଟୋପାଥି
[ସମ୍ପାଦନା]ଯକୃତରେ ପାରାସାଇଟ ଥିବାରୁ ପ୍ରଦାହ ସମ୍ଭାବନା ଥାଏ, କିନ୍ତୁ ପ୍ରକୃତରେ ଏହା ହୁଏ ନାହିଁ । ଯକୃତର ଭିନ୍ନ ପ୍ରିସ୍ଥିତିରେ ନିଜକୁ ସମ୍ଭାଳି ନେବାର କ୍ଷମତା ଥାଏ ।
ରୋଗ ନିର୍ଣ୍ଣୟ
[ସମ୍ପାଦନା]
ନିଧାର୍ୟ୍ୟ ଭାବରେ ମ୍ୟାଲେରିଆ ରୋଗର ଚିହ୍ନଟ ନିମନ୍ତେ ରକ୍ତର ସ୍ଲାଇଡ ପରୀକ୍ଷା ଓ ଆଣ୍ଟିଜେନ ଆଧାରିତ ଶିଘ୍ର ନିର୍ଣ୍ଣୟ ପରୀକ୍ଷା (rapid diagnostic tests ବା RDT ) ଆବଶ୍ୟକ । ରକ୍ତ ଫିଲ୍ମ ସ୍ଲାଇଡ ପରୀକ୍ଷା ବହୁଳ ଭାବରେ କି ସହର କି ଗ୍ରାମ ସବୁଠାରେ ବ୍ୟବହାର ହୁଏ । ଏଥିରେ ମୂଖ୍ୟ ଅସୁବିଧା ହେଲା; ଅଣୁବିକ୍ଷଣ ଯନ୍ତ୍ରରେ ସ୍ଲାଇଡ ପରୀକ୍ଷା କରିବା ଲୋକର ଦକ୍ଷତା ଓ ଫିଲ୍ମରେ ଥିବା ପାରାସାଇଟ ସଂଖ୍ୟ । ସ୍ଲାଇଡରେ ଟୋପାଏ ରକ୍ତ ନେଇ ତାହାକୁ ଆଉ ଗୋଟିଏ ସ୍ଲାଇଡ ସାହାଯ୍ୟରେ ଟଣାଯାଇ ଫିଲ୍ମ୍ ତିଆରି କରାଯାଏ । ଫିଲ୍ମରେ କେଉଁଠି ବେଶୀ ପାରାସାଇଟ ଅଛି ତ କେଉଁଠି କମ । ସୁତରାଂ ସ୍ଲାଇଡ ପରୀକ୍ଷାର ପାରାସାଇଟ ନ ଥିଲେ ରୋଗ ନାହିଁ ବୋଲି ଧରାଯାଇ ପାରିବ ନାହିଁ । ଯଦି ଥାଏ, ତେବେ ରୋଗ ନିଶ୍ଚିତ ଅଛି । ନ ଠିଲେ ଆଉ ଥରେ ପରୀକ୍ଷା ଆବଶ୍ୟକ । ୭୫ରୁ ୯୦ ଭାଗ ସଠିକ ଫଳ ମିଳେ । ଆର.ଡି.ଟି. ପରୀକ୍ଷା ଅଧିକ ସଠିକ ଫଳ ଦିଏ ।
ଅଧିକାଂଶ ସ୍ଥାନରେ ଲାବୋରେଟୋରି ନ ଥାଏ । ତେଣୁ କିଛି ଦିନ ଜ୍ୱର ଭୋଗୁଥିବା ରୋଗୀକୁ ମ୍ୟାଲେରିଆ ଔଷଧ ସେବନ ନିମନ୍ତେ ଦିଆଯାଏ । ଏହାଦ୍ୱାରା ରୋଗ ପରିସଂଖ୍ୟନ ଅଯଥାରେ ବୃଦ୍ଧି ପାଏ ଓ ଔଷଧ ପ୍ରତିରୋଧ ବୃଦ୍ଧି ହୁଏ । ଏହାଦ୍ୱାରା ଚିକିତ୍ସା ପଦ୍ଧତି ଉପରେ ବିଶ୍ୱାସ ତୁଟିଯାଏ କିନ୍ତୁ ଏହ ଏକ୍ ଉପାୟ ବିହୀନ ସମସ୍ୟା । ଅଧୁନା ପଲିମରେଜ ଚେନ ରିଆକ୍ସନ( polymerase chain reaction)ପରୀକ୍ଷା କରି ନିର୍ଣ୍ଣୟ କରିବା ଚେଷ୍ଟା ଚାଲିଛି ।
ଶ୍ରେଣୀ ବିଭାଗ
[ସମ୍ପାଦନା]ଡବ୍ଲ୍ୟୁ.ଏଚ.ଓ. ମ୍ୟାଲେରିଆକୁ ଦୁଇ ପ୍ରକାର ବିଭକ୍ତ କରିଛି । ନିମ୍ନରେ ଦିଆ ଯାଇଥିବା ଅବସ୍ଥ ଥିଲେ ଭୟାବହ() ନାମ୍ ହେବ, ନଚେତ ଜଟିଳ ବିହୀନ ନାମ୍ ହେବ ।
- କମିଥିବା ଚେତନା
- ଚାଲି ନ ପାରିବା ଭଳି ଦୁର୍ବଳତା
- ଖାଇ ନ ପାରିବା
- ଦୁଇ ବା ତତୋଧିକ ପେଶୀ ସ୍ଫୁରଣ (Convulsions)
- କମ୍ ରକ୍ତ ଚାପ(ବୟସ୍କ- ୭୦ ମିମି Hgରୁ କମ୍ ଓ ପିଲାମାନଙ୍କର ୫୦ମିମି Hgରୁ କମ୍)
- ଶ୍ୱାସ ଅସୁବିଧା
- ରକ୍ତ ସଞ୍ଚାଳନ ସକ୍
- ପରିସ୍ରାରେ ରକ୍ତ ପଡ଼ିବା ଓ ବୃକକ(Kidney failure) ଫେଲ ମାରିବା
- ରକ୍ତ ସ୍ରାବ ଓ ହେମୋଗ୍ଲୋବିନ ୫ ଗ୍ରାମରୁ କମ (<5 g/dl)
- ଫୁସଫୁସ ଶୋଥ(Oedema of Lungs)
- କମ ରକ୍ତ ଶର୍କରା (less than 2.2 mmol/l / 40 mg/dl)
- ଏସିଡୋସିସ୍ ଓ ୫ ମି.ମୋଲ/ଲିଟରରୁ କମ (Acidosis or lactate levels of greater than 5 mmol/l)
- ପାରାସାଇଟ ୨ %ରୁ ଅଧିକ
ନିବାରଣ
[ସମ୍ପାଦନା]ତିନି ପ୍ରକାର ଉପାୟରେ ନିବାରଣ କରାଯାଏ । ୧. ଔଷଧ, ୨. ମଶା ନିପାତ ଓ ୩. ମଶା କାମୁଡା ନିବାରଣ । ମ୍ୟାଲେରିଆର ପ୍ରାଦୁର୍ଭାବ ନିମନ୍ତେ ଅଧିକ ଲୋକ ସଂଖ୍ୟା, ଅଧିକ ମଶା ଓ ଅଧିକ ସଂକ୍ରମଣ ଦରକାର । ଦେଖାଯାଇଛି, ଏହି ଅଧିକ ସମସ୍ତ କମି ଗଲେ ରୋଗ କମିଯାଏ । ଦେଶାନ୍ତର ଓ ଅତ୍ୟଧିକ ଜନସଂଖ୍ୟାର ଯିବା ଆସିବା ଯୋଗୁ ଆସ୍ତେ ମ୍ୟାଲେରିଆ ବଢିବା ଲକ୍ଷ କରା ଯାଉଛି ।
ରୋଗ ଚିକିତ୍ସା ଅପେକ୍ଷା ନିବାରଣ କଲେ ଦେଶର ଖର୍ଚ୍ଚ କମ ହୁଏ । କିନ୍ତୁ ଗରିବ ଦେଶ ନିମନ୍ତେ ଏହି ନିବାରଣ ଖର୍ଚ୍ଚ ତୁଲେଇବା ମଧ୍ୟ କାଠିକର ପାଠ । ଖର୍ଚର ପରିମାଣ ଦେଶ ଉପରେ ନିର୍ଭର କରେ । ତାଞ୍ଜାନିଆରେ ସ୍ୱାସ୍ଥ୍ୟ ବଜେଟର ୨୦ % ଖର୍ଚ୍ଚ ହେଲେ ଚୀନରେ ଅଳ୍ପ ଖର୍ଚ୍ଚରେ କାମ ହେଇ ଯାଉଛି ।
ମଶା ନିୟନ୍ତ୍ରଣ
[ସମ୍ପାଦନା]ମଶାରୀ ବ୍ୟବହାର ବହୁତ ଦିନଠାରୁ ହେଉଛି । ଏବେ କିନ୍ତୁ ଔଷଧ ସିଞ୍ଚିତ ମଶାରୀ (ITNs) ମୁଳୁଛି ଯାହା ଅତି ଭଲ କାମ କରୁଛି । ମ୍ୟାଲେରିଆ ପ୍ରବଣ ଇଲାକାରେ ରୋଗ ଓ ମୃତ୍ୟୁ ହାର ଉଲ୍ଲେଖନୀୟ ଭାବେ କମୁଛି । ଘର କାନ୍ଥ ଉପରେ ମଶା ମରା ଔଷଧ ସିଞ୍ଚନ (IRS ) କଲେ ଭଲ । ମଶା ରକ୍ତ ଶୋଷିସାରି କାନ୍ଥ୍ ଉପରେ ବସି ହଜମ ହେବାକୁ ଅପେକ୍ଷା କରେ । ତେଣୁ ଅନ୍ୟ ଜଣକୁ କାମୁଡିବା ପୂର୍ବରୁ ମରି ଯାଆନ୍ତି । ୨୦୦୬ ମସିହାରେ ଡବ୍ଲ୍ୟୁ. ଏଚ. ଓ. ୧୨ଟି ଔଷଧ ସିଞ୍ଚନ ପାଇଁ ନିର୍ଦ୍ଦେଶ ଦେଇଥିଲା । ଏମାନଙ୍କ ମଧ୍ୟରେ ଡି.ଡି.ଟି., ପରମେଥରିନ ଓ ଡେଲଟାମେଥରିନ ଅନ୍ୟତମ । ସ୍ଟକହୋମ କନଭେନସନରେ ଡି.ଡି.ଟି.କୁ କୃଷି ସମ୍ପର୍କୀୟ କାମରେ ଲଗେଇବା ମନା ଅଛି ।
ଘର କାନ୍ଥ ଉପରେ ମଶା ମରା ଔଷଧ ସିଞ୍ଚନର (IRS )ଗୋଟିଏ ବଡ଼ ଅସୁବିଧା ହେଲା, ମଶା ଦେହରେ ଓଷଧ ପ୍ରତିରୋଧ ଶକ୍ତି ଉତ୍ପନ୍ନ ହୋଇଯାଏ । ଔଷଧ ପ୍ରଭାବିତ ମଶା ଘର ଭିତରେ ରହନ୍ତି, କିନ୍ତୁ ଅନେକ ମଶା ଏହାର୍ ସଂସ୍ପର୍ଶରେ ନ ଆସି ବାହାରକୁ ପଳାନ୍ତି । ମଶାରୀକୁ ଭଲା ଭାବରେ ବିଛଣା ଚାରି ଦିଗରେ ଶେଜ ତଳେ ଭର୍ତ୍ତି କଲେ ସହଜରେ ମଶା ଭିତରକୁ ପଶି ପାରନ୍ତି ନାହିଁ । ପାଇଥ୍ରଏଡ ଔଷଧ ସିଞ୍ଚିତ ମଶାରୀ ସବୁଠାରୁ ଉପାଦେୟ ।
ଅନ୍ୟ ଉପାୟ
[ସମ୍ପାଦନା]ଜନ ସ୍ୱାସ୍ଥ୍ୟ ଶିକ୍ଷା ରୋଗ ନିବାରଣରେ ବହୁତ ସାହାଯ୍ୟ କରେ । ପ୍ରାଥମିକ ଅବସ୍ଥାରେ ରୋଗ ଚିହ୍ନଟ ହେଲେ ଚିକିତ୍ସା ହୋଇଯିବ, ତେଣୁ ରୋଗ ବିସ୍ତାର ହେବ ନାହିଁ । ଜନ ବସତିରେ ଜମି ରହିଥିବା ସ୍ଥିର ଜଳ ନିସ୍କାସନ କଲେ ମଶା ଡିମ୍ବ ଦେବା ନିମନ୍ତେ ଜାଗା ପାଇବେ ନାହିଁ । ମ୍ୟାଲେରିଆ ହେଉ ଥିବା ଋତୁରେ ମଝିରେ ମଝିରେ ନିବାରଣ ନିମନ୍ତେ ଗର୍ଭବତୀ ଓ ଶିଶୁମାନଙ୍କୁ ଔଷଧ ଦିଆଯାଏ ।
ପ୍ରତିରୋଧକ ଔଷଧ
[ସମ୍ପାଦନା]ମ୍ୟାଲେରିଆ ପ୍ରବଣ ଇଲାକାକୁ ପରିଦର୍ଶନରେ ଗଲେ ଔଷଧ ଖାଇବା ଉଚିତ । ମ୍ୟାଲେରିଆ ଗୋଗ ଚିକିତ୍ସା ନିମନ୍ତେ ମିଳୁଥିବା ଔଷଧ ନିବାରଣ ପାଇଁ ମଧ୍ୟ ବ୍ୟବହାର କରାହୁଏ । କ୍ଲୋରୋକୁଇନ ଉପାଦେୟ ଔଷଧ କିନ୍ତୁ ଏହା ପାରାସାଇଟ ଉପରେ ସର୍ବଦା କାମ କରେ ନାହିଁ । ମେଫ୍ଲୋକୁଇନ୍, ଡକସିସାଇକ୍ଲିନ୍ ଓ ଆଟୋଭକ୍ୱନ ପ୍ରୋଗୁଆନିଲ ଜୋଡି ମଧ୍ୟରୁ ଯେ କୌଣସି ଗୋଟିଏ ବ୍ୟବହାର କରାଯାଇ ପାରେ । ମେଫ୍ଲୋକୁଇନର ସ୍ନାୟୁ ଉପରେ ପ୍ରତିକ୍ରିୟା ଅଛି ଓ ମନ ମଧ୍ୟ ପ୍ରଭାବିତ ହେବା ସମ୍ଭାବନା ଥାଏ ।
ଔଷଧ ଖାଇବା ସାଥେ ସାଥେ ରୋଗ ନିବାରଣ ଶକ୍ତି ସୃଷ୍ଟି ହୁଏ ନାହିଁ । ମ୍ୟାଲେରିଆ ପ୍ରବଣ ଇଲାକାକୁ ଯିବାର ୨ ସପ୍ତାହ ପୂର୍ବରୁ ଓ ସେଠାରୁ ଫେରିବା ପରେ ୪ ସପ୍ତାହ ପର୍ଯ୍ୟନ୍ତ ଖାଇବାକୁ ପଡେ, କେବଳ ଆଟୋଭାକ୍ୱନ ଓ ପ୍ରୋଗୁଆନିଲ୍ ବ୍ୟତୀତ । ଏହି ଦୁଇ ଔଷଧ ୨ ଦିନ ପୂର୍ବରୁ ଓ ଫେରିବା ପରେ ୭ ଦିନ ପର୍ଯ୍ୟନ୍ତ ଖାଇବାକୁ ପଡେ । ନିବାରଣ ସକାଶେ ଔଷଧ ଅଳ୍ପ ମାତ୍ରାରେ ପ୍ରତିଦିନ ବା ସାପ୍ତାହିକ ଭାବେ ଖିଆଯାଏ । ଆଞ୍ଚଳିକ ମ୍ୟାଲେରିଆ ହେଉଥିବା ସ୍ଥାନରେ ବହୁତ ଦିନ ଧରି ଖାଇବାକୁ ପଡୁଥିବାରୁ ଲୋକମାନେ ଖାଆନ୍ତି ନାହିଁ । ଦାମ ଅଧିକ, ପ୍ରିତିକ୍ରିଆ ଇତ୍ୟାଦି କାରଣ ଯୋଗୁ ମଧ୍ୟ ଅନେକ ଖାଆନ୍ତି ନାହିଁ । କେତେକ ଔଷଧ କେବଳ ଧନୀ ଦେଶରେ ମିଳେ ।
ଚିକିତ୍ସା
[ସମ୍ପାଦନା]
ତିନୋଟି ବିଷୟ ଉପରେ ଚିକିତ୍ସା ନିର୍ଭର କରେ: ରୋଗର ପ୍ରାଦୁର୍ଭାବ, ପାଟିରେ ଖାଇହେବ ବା ନାହିଁ ଓ ଆଡମିଶନ ହେବା ଯୋଗ୍ୟ ନା ନାହିଁ ।

ଜଟିଳତା ବିହୀନ ମ୍ୟାଲେରିଆ
[ସମ୍ପାଦନା]ପାଟିରେ ଔଷଧ ଖୁଆଇ ଏହାର ଚିକିତ୍ସା କରାଯାଏ । ଫ୍ୟାଲସିପାରମ ନିମନ୍ତେ ଆରଟେମିସିନିନ ଅନ୍ୟ ଔଷଧ ସହ ଦିଆଯାଏ । ଏହାଦ୍ୱାରା ଔଷଧ ପ୍ରତିରୋଧ ଶକ୍ତି କମିଯାଏ । ଏହି ଅନ୍ୟ ଔଷଧ ନାମ: ଆମୋଡିଆକୁଇନ୍, ଲୁମେଫାନଟ୍ରିନ, ମେଫ୍ଲୋକୁଇନ୍ ଓ ସଲଫାଡକ୍ସିନ-ପାଇରିମେଥାମିନ । ଆଉ ଗୋଟିଏ ଯୁଗ୍ମ ଔଷଧ ନାମ ହେଲା ଡାଇହାଡ୍ରୋମିସିନିନ-ପିପେରାକୁଇନ୍ । ଆରଟେମିସିନିନ ପ୍ରତି ମଧ୍ୟ ପ୍ରତିରୋଧ ଶକ୍ତି ଦେଖା ଗଲାଣି ।
ମାରାତ୍ମକ ମ୍ୟାଲେରିଆ(Severe malaria)
[ସମ୍ପାଦନା]ଏହି ଅବସ୍ଥାରେ ଶିରା ମାଧ୍ୟମରେ ଔଷଧ ଦିଆଯାଏ । ୨୦୦୦ ମସିହାର ମଧ୍ୟ ଭାଗ ପର୍ଯ୍ୟନ୍ତ କୁଇନାଇନ ଦିଆଯାଉଥିଲା । ଶିଶୁ ଓ ଯୁବକମାନଙ୍କ ନିମନ୍ତେ କୁଇନାଇନ ଅପେକ୍ଷା ଆରଟେସୁନେଟ ଅଧିକ ଉପାଦେୟ ବୋଲି ପ୍ରମାଣିତ ହୋଇଛି । କ୍ରିଟିକାଲ କେୟାର ୟୁନିଟରେ ମାତ୍ରାଧିକ ଜର ଓ ପରବର୍ତ୍ତୀ ବାତ ଚିକିତ୍ସା କରାଯାଏ । କମ ଶର୍କରା, କମ ପୋଟାସିୟମ ଓ ଶ୍ୱାସ ଅସୁବିଧା ଇତ୍ୟାଦି ଏଠାରେ ନିୟନ୍ତ୍ରଣ କରାଯାଏ । ଭାଇଭାକ୍ସ ପାରାସାଇଟର ଦୁଇ ସ୍ତରିୟ ଚିକିତ୍ସା କରାହୁଏ: ରକ୍ତ ପାରାସାଇଟ ଓ ଯକୃତ ପାରାସାଇଟ ନିମନ୍ତେ । ଯକୃତ ପାରାସାଇଟ ନିମନ୍ତେ ପ୍ରାଇମାକୁଇନ ଦିଆଯାଏ ।
ଗବେଷଣା
[ସମ୍ପାଦନା]ବହୁ ବର୍ଷ ଧରି ଫାଲସିପ୍ୟାରମ ସଂକ୍ରମିତ ହେଲେ ଆପେ ଆପେ ପ୍ରତିରୋଧ ଶକ୍ତି ଜାତ ହୁଏ । ଏକ୍ସ୍-ରେଦ୍ୱାରା ସଂକ୍ରମଣ ଶକ୍ତିବିହୀନ ଫାଲସିପ୍ୟାରମ ପାରାସାଇଟ ହଜାର ଥର କାମୁଡିଲେ ପ୍ରତିରୋଧ ଶକ୍ତି ଜାତ ହୁଏ । ଫାଲସିପ୍ୟାରମ ପ୍ରୋଟିନର ପଲିମର୍ଫିକ ଗୁଣ ଟୀକା ତିଆରିକୁ ସମ୍ଭବ କରୁନି । ଅନେକ ଚେଷ୍ଟା ସତ୍ତ୍ୱେ ଏକ ସଫଳ ଟୀକା ତିଆରି ହୋଇପାରୁ ନାହିଁ । ଜାଇଗୋଟ, ଗ୍ୟାମିଟ ଓ ଉକାଇନେଟ ଆଣ୍ଟିଜେନ ପ୍ରତି ଆଣ୍ଟିବଡି ତିଆରି ହେଲେ ପାରାସାଇଟ ପ୍ରବେଶ ପ୍ରତିରୋଧ ହୋଇଯିବ । ଏହି ଟୀକା ମଣିଷ ରକ୍ତରେ ରହିଲେ ମଶା କାମୁଡିବା ପରେ ତା ଦେହରେ ପାରାସାଇଟର ବିକାଶ ହେବ ନାହିଁ
ଜନସଚେତନତା
[ସମ୍ପାଦନା]ମ୍ୟାଲେରିଆ ସମ୍ପର୍କରେ ଜନସଚେତନତା ସୃଷ୍ଟି କରିବା ଲାଗି ପ୍ରତିବର୍ଷ ଏପ୍ରିଲ ୨୫ରେ ପାଳିତ ହେଇଥାଏ ବିଶ୍ୱ ମ୍ୟାଲେରିଆ ଦିବସ। ଏହି ଦିବସରେ ବିଶ୍ୱ ସ୍ୱାସ୍ଥ୍ୟ ସଂଗଠନ ପକ୍ଷରୁ ବିଭିନ୍ନ କାର୍ଯ୍ୟକ୍ରମର ଆୟୋଜନ କରାଯାଇଥାଏ ।ଏହି ସଂଗଠନ ପକ୍ଷରୁ ପ୍ରକାଶିତ ଏକ ବିଜ୍ଞପ୍ତିରେ କୁହାଯାଇଛି ଯେ,ସମଗ୍ର ବିଶ୍ୱକୁ ମ୍ୟାଲେରିଆ ମୁକ୍ତ କରିବା ହେଉଛି ମୂଳ ଲକ୍ଷ ।
ଆଧାର
[ସମ୍ପାଦନା]- ↑ ୧.୦ ୧.୧ ୧.୨ ୧.୩ ୧.୪ ୧.୫ ୧.୬ ୧.୭ ଆଧାର ଭୁଲ: ଅଚଳ
<ref>ଚିହ୍ନ;WHO2014ନାମରେ ଥିବା ଆଧାର ଭିତରେ କିଛି ଲେଖା ନାହିଁ । - ↑ ୨.୦ ୨.୧ ୨.୨ ୨.୩ ୨.୪ ୨.୫ ୨.୬ ଆଧାର ଭୁଲ: ଅଚଳ
<ref>ଚିହ୍ନ;EBMED2014ନାମରେ ଥିବା ଆଧାର ଭିତରେ କିଛି ଲେଖା ନାହିଁ । - ↑ ୩.୦ ୩.୧ ୩.୨ ୩.୩ ୩.୪ Nadjm B, Behrens RH (2012). "Malaria: An update for physicians". Infectious Disease Clinics of North America. 26 (2): 243–59. doi:10.1016/j.idc.2012.03.010. PMID 22632637.
- ↑ ୪.୦ ୪.୧ Organization, World Health (2010). Guidelines for the treatment of malaria (2nd ed. ed.). Geneva: World Health Organization. p. ix. ISBN 9789241547925.
{{cite book}}:|edition=has extra text (help) - ↑ "World Malaria Report 2011 summary" (PDF). World Health Organization.
- ↑ Joy DA, Feng X, Mu J, Furuya T, Chotivanich K, Krettli AU, Ho M, Wang A, White NJ, Suh E, Beerli P, Su XZ (2003). "Early origin and recent expansion of Plasmodium falciparum". Science. 300 (5617): 318–21. doi:10.1126/science.1081449. PMID 12690197.
{{cite journal}}: CS1 maint: multiple names: authors list (link) - ↑ Prugnolle F, Durand P, Ollomo B, Duval L, Ariey F, Arnathau C, Gonzalez JP, Leroy E, Renaud F (2011). "A fresh look at the origin of Plasmodium falciparum, the most malignant malaria agent". PLoS Pathogens. 7 (2): e1001283. doi:10.1371/journal.ppat.1001283. PMC 3044689. PMID 21383971.
{{cite journal}}: CS1 maint: multiple names: authors list (link) CS1 maint: unflagged free DOI (link) - ↑ Cox F (2002). "History of human parasitology". Clinical Microbiology Reviews. 15 (4): 595–612. doi:10.1128/CMR.15.4.595-612.2002. PMC 126866. PMID 12364371.
- ↑ "DNA clues to malaria in ancient Rome". BBC News. February 20, 2001., in reference to Sallares R, Gomzi S (2001). "Biomolecular archaeology of malaria". Ancient Biomolecules. 3 (3): 195–213. OCLC 538284457.
- ↑ "The Nobel Prize in Physiology or Medicine 1907: Alphonse Laveran". The Nobel Foundation. Retrieved 2012-05-14.
- ↑ Valkiūnas G (2005). Avian Malaria Parasites and Other Haemosporidia. CRC Press. p. 589. ISBN 978-0-415-30097-1.
- ↑ Tan SY, Sung H (2008). "Carlos Juan Finlay (1833–1915): of mosquitoes and yellow fever" (PDF). Singapore Medical Journal. 49 (5): 370–1. PMID 18465043.
- ↑ "The Nobel Prize in Physiology or Medicine 1902: Ronald Ross". The Nobel Foundation. Retrieved 2012-05-14.
- ↑ "Ross and the Discovery that Mosquitoes Transmit Malaria Parasites". CDC Malaria website. Archived from the original on 2007-06-02. Retrieved 2012-06-14.
- ↑ "Malaria symptoms". WebMD. April 20, 2011. Retrieved 2012-05-09.
- ↑ Mandell GL, Bennett JE, Dolin R (eds) (2010). Mandell, Douglas, and Bennett's Principles and Practice of Infectious Diseases (7th ed.). Philadelphia, PA: Churchill Livingstone/Elsevier. pp. Chapter 275. ISBN 978-0-443-06839-3.
{{cite book}}:|author=has generic name (help)CS1 maint: multiple names: authors list (link) - ↑ Beare NA, Taylor TE, Harding SP, Lewallen S, Molyneux ME (2006). "Malarial retinopathy: a newly established diagnostic sign in severe malaria". American Journal of Tropical Medicine and Hygiene. 75 (5): 790–7. PMC 2367432. PMID 17123967.
{{cite journal}}: CS1 maint: multiple names: authors list (link) - ↑ Fernando RL, Fernando SSE, Siew-Yin Leong A (2001). Tropical Infectious Diseases: Epidemiology, Investigation, Diagnosis and Management. Cambridge University Press. p. 26. ISBN 978-1-900151-39-9.
{{cite book}}: CS1 maint: multiple names: authors list (link) - ↑ Idro R, Otieno G, White S, Kahindi A, Fegan G, Ogutu B, Mithwani S, Maitland K, Neville BG, Newton CR (2005). "Decorticate, decerebrate and opisthotonic posturing and seizures in Kenyan children with cerebral malaria". Malaria Journal. 4: 57. doi:10.1186/1475-2875-4-57. PMC 1326205. PMID 16336645.
{{cite journal}}: CS1 maint: multiple names: authors list (link) CS1 maint: unflagged free DOI (link) - ↑ Beare NA, Lewallen S, Taylor TE, Molyneux ME (2011). "Redefining cerebral malaria by including malaria retinopathy". Future Microbiology. 6 (3): 349–55. doi:10.2217/fmb.11.3. PMID 21449844.
{{cite journal}}: CS1 maint: multiple names: authors list (link) - ↑ Mueller I, Zimmerman PA, Reeder JC (2007). "Plasmodium malariae and Plasmodium ovale—the "bashful" malaria parasites". Trends in Parasitology. 23 (6): 278–83. doi:10.1016/j.pt.2007.04.009. PMID 17459775.
{{cite journal}}: CS1 maint: multiple names: authors list (link) - ↑ Collins WE (2012). "Plasmodium knowlesi: a malaria parasite of monkeys and humans". Annual Review of Entomology. 57: 107–21. doi:10.1146/annurev-ento-121510-133540. PMID 22149265.
- ↑ Mendis K, Sina B, Marchesini P, Carter R (2001). "The neglected burden of Plasmodium vivax malaria" (PDF). American Journal of Tropical Medicine and Hygiene. 64 (1–2 Suppl): 97–106. PMID 11425182.
{{cite journal}}: CS1 maint: multiple names: authors list (link)
ଆହୁରି ପଢନ୍ତୁ
[ସମ୍ପାଦନା]- Packard RM (2007). The Making of a Tropical Disease: A Short History of Malaria. Johns Hopkins Biographies of Disease. JHU Press. ISBN 978-0-8018-8712-3.
- Shah S (2010). The Fever: How Malaria Has Ruled Humankind for 500,000 Years. Macmillan. ISBN 978-0-374-23001-2. excerpt and text search
- Bynum WF, Overy C (1998). The Beast in the Mosquito: The Correspondence of Ronald Ross and Patrick Manson. Wellcome Institute Series in The History of Medicine. Rodopi. ISBN 978-90-420-0721-5.
ବାହାର ଆଧାର
[ସମ୍ପାଦନା]- ମ୍ୟାଲେରିଆ at Curlie
- WHO site on malaria
- UNHCO site on malaria
- Global Malaria action Plan
- World Malaria Report 2005
- Doctors Without Borders/Médecins Sans Frontières – Malaria information pages
- Who/TDR Malaria Database Archived 2013-05-20 at the Wayback Machine.
- Anti malaria and sustainable development Archived 2018-03-17 at the Wayback Machine.
- Worldwide Antimalarial Resistance Network (WWARN)
