ଧନୁଷ୍ଟଙ୍କାର
(ଟିନିଟସ ଓ ଟେଟାନି ରୋଗର ଦ୍ୱନ୍ଦରେ ରହନ୍ତୁ ନାହିଁ)
| Tetanus | |
|---|---|
 Muscular spasms (specifically opisthotonos) in a patient suffering from tetanus. Painting by Sir Charles Bell, 1809. | |
| ଆଇସିଡ଼ି-୧୦ | A33.-A35. |
| ଆଇସିଡ଼ି-୯-ସିଏମ୍ | 037, 771.3 |
| ରୋଗ ଡାଟାବେସ | 2829 |
| ମେଡ଼ିସିନ-ପ୍ଲସ | 000615 |
| ଇ-ମେଡ଼ିସିନ | emerg/574 |
| MeSH | D013742 |
ଧନୁଷ୍ଟଙ୍କାର (ଇଂରାଜୀରେ ଟେଟାନସ ବା ଲକ୍ଜ ଯଥାକ୍ରମେ Tetanus, lockjaw), ଏକ ସଂକ୍ରମଣ ଯେଉଁଥିରେ ଅନିଚ୍ଛାକୃତ ଭାବରେ ଉଗ୍ର ମାଂସପେଶୀ ସଙ୍କୋଚନ ବା ସ୍ପାଜ୍ମ (ଇଂରାଜୀରେ muscle spasm) ହୁଏ । ସାଧାରଣତଃ ଏହି ପେଶୀ ସଙ୍କୋଚନ ହନୁ ହାଡ଼ର ମାଂସପେଶୀରୁ ଆରମ୍ଭ ହୋଇ ଦେହର ଅବଶିଷ୍ଟ ଅଂଶକୁ ବ୍ୟାପିଯାଏ । ଏହି ସଙ୍କୋଚନ ପ୍ରତି ଥର କିଛି ମିନିଟ ଧରି ରହେ ଓ ୩ରୁ ୪ ସପ୍ତାହ ଧରି ବାରମ୍ବାର ହୁଏ । [୧] ସଙ୍କୋଚନ ଏତେ ଗମ୍ଭୀର ହୋଇପାରେ ଯେ ଅସ୍ଥି ଭଗ୍ନ ହୋଇପାରେ ।[୨] ଜ୍ୱର, ମୁଣ୍ଡବଥା, ଗିଳିବାରେ କଷ୍ଟ, ଉଚ୍ଚ ରକ୍ତଚାପ ଓ ଦୃତ ହୃତ୍ପିଣ୍ଡ ସ୍ପନ୍ଦନ ଭଳି ଲକ୍ଷଣମାନ ଦେଖାଯାଇ ପାରେ । [୧][୨] ସଂକ୍ରମଣର ୩ରୁ ୨୧ ଦିନ ପରେ ଲକ୍ଷଣ ଦେଖାଯାଏ । ଭଲ ହେବାକୁ ମାସାଧିକ କାଳ ଲାଗିପାରେ । ସଂକ୍ରମିତ ହୋଇଥିବା ରୋଗୀଙ୍କ ମଧ୍ୟରୁ ୧୦ % ମୃତ୍ୟୁ ବରଣ କରନ୍ତି । [୧]
ଧନୁଷ୍ଟଙ୍କାର ରୋଗ କ୍ଲସ୍ଟ୍ରିଡିଅମ ଟେଟାନି (Clostridium tetani) ନାମକ ଜୀବାଣୁଦ୍ୱାରା ହୁଏ । [୧] ଚର୍ମରେ ଖଣ୍ଡିଆ ବା ଆଞ୍ଚୁଡ଼ି ହୋଇଯାଇ ଥିଲେ ସେହି କ୍ଷତ ମଧ୍ୟରେ ଏକ ଅପମିଶ୍ରିତ (ଜୀବାଣୁ ଥିବା) ବସ୍ତୁ ମାଧ୍ୟମରେ ଜୀବାଣୁ ଦେହରେ ପ୍ରବେଶ କରେ । ଜୀବାଣୁ ସାଧାରଣତଃ ମାଟି, ଧୁଳି ଓ ଖତରେ ଥାଏ । [୩] ଜୀବାଣୁ ଟକ୍ସିନ (ଜୀବାଣୁଦ୍ୱାରା ନିର୍ଗତ ବିଷକୁ ଟକ୍ସିନ କହନ୍ତି) ପ୍ରସ୍ତୁତ କରନ୍ତି ଯାହା ଯାହା ପେଶୀ ସଙ୍କୋଚନ ପ୍ରଥାକୁ ବାଧା ଦିଅନ୍ତି । [୪] ସ୍ୱାଭାବିକ ଚିହ୍ନ ଓ ଲକ୍ଷଣ ଦେଖି ରୋଗ ନିର୍ଣ୍ନୟ କରାଯାଏ । ଏହା ମଣିଷଠାରୁ ମଣିଷକୁ ଡିଏଁ ନାହିଁ । [୧]
ଧନୁଷ୍ଟଙ୍କାର ଟିକା ପ୍ରଦାନଦ୍ୱାରା ଇମ୍ମ୍ୟୁନିଟି ସୃଷ୍ଟି କରି ରୋଗ ପ୍ରତିଷେଧ କରିହୁଏ । ରୋଗୀର ଉଲ୍ଲେଖନୀୟ ଖଣ୍ଡିଆ ଥିଲେ ଓ ୩ ଡୋଜ ଟିକା ନ ନେଇଥିଲେ ଇମ୍ମ୍ୟୁନ ଗ୍ଲୋବ୍ୟୁଲିନ ଓ ଇମ୍ମ୍ୟୁନାଇଜେସନ ଉଭୟ ଦେବାକୁ ପରାମର୍ଶ ଦିଆଯାଏ । ସଂକ୍ରମିତ ରୋଗୀକୁ ଟେଟାନସ୍ ଇମ୍ମ୍ୟୁନୋଗ୍ଲୋବ୍ୟୁଲିନ ଦିଆଯାଏ ଓ ଏହା ନ ମିଳିଲେ ଶୀରାମାଧ୍ୟମ ଇମ୍ମ୍ୟୁନୋଗ୍ଲୋବ୍ୟୁଲିନ (intravenous immunoglobulin ବା (IVIG)) ଦିଆଯାଏ । କ୍ଷତକୁ ପରିସ୍କାର କରି ମଲା ତନ୍ତୁକୁ ବାହାର କରିଦିଆଯାଏ । [୧] ସ୍ପାଜ୍ମ ବା ପେଶୀ ସଙ୍କୋଚନକୁ ନିୟନ୍ତ୍ରଣ କରିବାକୁ ମାଂସପେଶୀ ଶିଥିଳକାରୀ ଔଷଧ ଦିଆଯାଏ । ଶ୍ୱାସକ୍ରିୟା ସଠିକ ଚାଲୁ ନ ଥିଲେ ଯାନ୍ତ୍ରିକ ଭେଣ୍ଟିଲେସନ (Mechanical ventilation) ଆବଶ୍ୟକ ହୁଏ । [୪]
ପୃଥିବୀବ୍ୟାପୀ ଏହି ରୋଗ ହୁଏ ଓ ଉଷ୍ଣ ଆର୍ଦ୍ର ଜଳବାୟୁର ମାଟିରେ ଅଧିକ ଜୈବିକ ବସ୍ତୁ ଥିବାଯୋଗୁ ଏହି ରୋଗ ଅଧିକ ହୁଏ । [୧] ସନ ୧୯୯୦ରେରେ ଏହା ଯୋଗୁ ୩୫୬,୦୦୦ ମୃତ୍ୟୁ ହୋଇଥିବା ବେଳେ ସନ ୨୦୧୩ରେ ୫୯,୦୦୦ମୃତ୍ୟୁ ହୋଇଛି । [୫] ଖ୍ରୀ:ପୂ: ୫ମ ଶତାବ୍ଦୀରେ ହିପୋକ୍ରେଟ୍ସଙ୍କ ବର୍ଣ୍ଣନାରୁ ସେ ଯୁଗରେ ଏହି ରୋଗ ଥିବା ଜଣାଯାଏ । ଟୁରିନ ବିଶ୍ୱବିଦ୍ୟାଳୟରେ ଆଣ୍ଟିନିଓ କାର୍ଲେ ଓ ଜର୍ଜିଓ ରାଟିନ ସନ ୧୮୮୪ରେ ଏହି ରୋଗର କାରଣ ବିଷୟ ବାହାର କରିଥିଲେ ମଧ୍ୟ ଏହାର ଟିକା ସନ ୧୯୨୪ରେ ବାହାରିଥିଲା । [୧]
[୬] । ଏହି ଜୀବାଣୁ ଟେଟାନୋସ୍ପାଜ୍ମିନ ନାମକ ଏକ ପ୍ରକାର ସ୍ନାୟୁ ବିଷ ପ୍ରସ୍ତୁତ କରି ସ୍ନାୟୁକୁ ଉତ୍ତେଜିତ କରିବା ଫଳରେ ମାଂସପେଶୀ ସଙ୍କୁଚିତ ହୁଏ ।
ଶରୀରରେ କ୍ଷତ ହେଲେ ସେହି ପଥରେ ଜୀବାଣୁ ପ୍ରବେଶ କରେ ଓ ଘାଆ ପଚିଗଲେ ସେହି ସ୍ଥାନରେ ଅମ୍ଳଜାନ ଅଭାବ ହୋଇ ଏହି ରୋଗ ସୃଷ୍ଟି ହୁଏ । ସଂକ୍ରମଣ ବଢ଼ିବା ସଙ୍ଗେ ସଙ୍ଗେ ପେଶୀ ସଙ୍କୋଚନ ହୋଇ ପାଟି ଜାବ ପଡ଼ିଯାଏ ଯାହାକୁ ଲକ୍ ଜ (Lockjaw) କହନ୍ତି ତାହା ସଙ୍ଗେ ସଙ୍ଗେ ଶରୀରର ଅନ୍ୟ ସ୍ଥାନରେ ମଧ୍ୟ ପେଶୀ ସଙ୍କୋଚନ ହୁଏ[୬] । ଏହି ରୋଗ ନ ହେବା ନିମନ୍ତେ ଟୀକା ଦିଆଯାଏ ଓ ଦେହରେ କ୍ଷତ ହେବା ପରେ ରୋଗ ନ ହେବା ନିମନ୍ତେ ଇଞ୍ଜେକସନ ଦିଆଯାଏ}}[୭] ।
ଚିହ୍ନ ଓ ଲକ୍ଷଣ
[ସମ୍ପାଦନା]ରୋଗ ପୁଷ୍ଟି ସମୟ
[ସମ୍ପାଦନା]ରୋଗ ପୁଷ୍ଟି ସମୟକୁ ଇଂରାଜୀରେ Incubation period କହନ୍ତି । ଧନୁଷ୍ଟଙ୍କାର ରୋଗ ନିମନ୍ତେ ଏହା ସାଧାରଣତଃ ୮ ଦିନ, କିନ୍ତୁ ଏହା ଅନେକ ମାସ ମଧ୍ୟ ହୋଇପାରେ[୮][୯] । ଆଘାତ ସ୍ଥଳ ମସ୍ତିଷ୍କଠାରୁ ଯେତେ ଦୂର ହେବ ଏହି ସମୟ ସେତେ ଅଧିକ ହେବ । ଏହି ସମୟ ଯେତେ ଅଳ୍ପ ହେବ ରୋଗ ସେତେ ଭୟାବହ ହେବ[୧୦] । ନବଜାତ ଶିଶୁ କ୍ଷେତ୍ରରେ ରୋଗ ପୁଷ୍ଟ ସମୟ ୪ରୁ ୧୪ ଦିନ ହୁଏ, କିନ୍ତୁ ଅଧିକ ରୋଗୀଙ୍କର ୭ ଦିନରେ ଲକ୍ଷଣ ପ୍ରକାଶ ପାଏ[୭] । ଏହି ରୋଗ ୪ ପ୍ରକାର ଦେଖାଯାଏ । ସାରା ଶରୀର, ନବ ଜାତ, ସ୍ଥାନୀୟ ଓ ସେଫାଲିକ ଧନୁଷ୍ଟଙ୍କାର ।
ସାରା ଶରୀର ଧନୁଷ୍ଟଙ୍କାର
[ସମ୍ପାଦନା]ଧନୁଷ୍ଟଙ୍କାର ରୋଗ ଆରମ୍ଭରେ ହନୁ ହାଡ଼ରେ ଲାଗିଥିବା ମାଂସପେଶୀର ସ୍ୱଳ୍ପ ଅନିୟନ୍ତ୍ରିତ ସଙ୍କୋଚନ ହୁଏ । ଏହି ପେଶୀ ସଙ୍କୁଚିତ ହେବା (Muscular spasm) ଯୋଗୁ ପାଟି ଖୋଲିବା ଧୀରେ ଧୀରେ କମିଯାଏ । ଏହାକୁ ଲକ୍ ଜ (Lock jaw) କହନ୍ତି । ବେକ, ଛାତି, ପିଠି, ପେଟ ଓ ପିଚା ମାଂସପେଶୀ ସମସ୍ତ ସଙ୍କୁଚିତ ହୁଏ । ରୋଗ ଅଧିକ ଆଗେଇ ଗଲେ ପିଠି ପେଶି ଅତ୍ୟଧିକ ସଙ୍କୁଚିତ ହେବା ଯୋଗୁ ଦେହ ଧନୁ ଭଳି ବଙ୍କା ହୋଇଯାଏ ଯାହାକୁ ଇଂରାଜୀରେ ଓପିସ୍ଥୋଟୋନସ୍ (opisthotonos) କହନ୍ତି । ଶ୍ୱାସ କ୍ରିୟା ସମ୍ପର୍ଣ୍ଣ କରୁଥିବା ମାଂସପେଶୀ ସଙ୍କୋଚନ ଯୋଗୁ ଶ୍ୱାସ କ୍ରିୟା ପ୍ରଭାବିତ ହୁଏ ଓ କଷ୍ଟ ହୁଏ[୭] ।
ହଠାତ ଅଧିକ ସମୟ ଧରି କଷ୍ଟ ଦାୟକ ଶକ୍ତ ପେଶୀ ସଙ୍କୋଚନ ହେଲେ ତାହାକୁ ଟେଟାନି କହନ୍ତି । ଏହି ପ୍ରକ୍ରିୟା ଯୋଗୁ ପେଶୀ ଛିଣ୍ଡି ଯାଏ । ଖାଇ ହୁଏ ନାହିଁ, ଝାଳ ବୁହେ, ଜ୍ୱର ହୁଏ, ହାତ ତଥା ପାଦ ପେଶୀ ମଧ୍ୟ ଉତ୍ତେଜିତ ହୁଅନ୍ତି, ଅନିଚ୍ଛାକୃତ ଝାଡ଼ା ପରିସ୍ରା ହୁଏ ।
ନବଜାତ ଶିଶୁ ଓ ୬୦ ବର୍ଷରୁ ଉର୍ଦ୍ଧ୍ୱ ଲୋକଙ୍କର ଟୀକା ନ ନେଇଥିଲେ ମୃତ୍ୟୁ ସଂଖ୍ୟା ହାର ଅଧିକ ହୁଏ[୭] ।
୮୦% ଟେଟାନସ ରୋଗୀଙ୍କର ସାରା ଶରୀର ରୋଗାକ୍ରାନ୍ତ ହୁଏ । ସର୍ବ ପ୍ରଥମେ ଲକ ଜ ହୁଏ । ମୁଖମଣ୍ଡଳର ପେଶୀ ସମସ୍ତ ସଙ୍କୋଚନ ହେଲେ ମୁହଁର ଚାହାଣି ବଦଳି ଯାଏ ଓ ତାହାକୁ ରାଇସସ୍ ସାର୍ଡୋନିକସ୍ ( risus sardonicus) କହନ୍ତି । ବେକ ପେଶୀ ସଙ୍କୋଚନ ଯୋଗୁ ଖାଦ୍ୟ ଗିଳିବାରେ ଅସୁବିଧା ହୁଏ । ରକ୍ତଚାପ, ବଢ଼େ ଜ୍ୱର ହୁଏ, ସଙ୍କୋଚନ କିଛି ମିନିଟ ଧରି ରହେ ଓ ବାରମ୍ବାର ହୁଏ । ଏହି ରୋଗ ଚାରି ସପ୍ତାହ ପର୍ଯ୍ୟନ୍ତ ଲାଗି ରହେ, ସମ୍ପୁର୍ଣ୍ଣ ଭଲ ହେବା ନିମନ୍ତେ ମାସ ମାସ ସମୟ ଲାଗେ ।
ରୋଗ ସାଙ୍ଘାତିକ ହେଲେ ହୃତପିଣ୍ଡ ଗତି ବୃଦ୍ଧି ପ୍ରାପ୍ତ ହୁଏ ଓ ଅନିୟମିତ ସ୍ପନ୍ଦନ ହୁଏ । ରକ୍ତ ଚାପ ବୃଦ୍ଧି ହୋଇ ପ୍ରାୟ ଚାରି ଦିନ ମଧ୍ୟରେ ମୃତ୍ୟୁ ହୁଏ ।
ନବଜାତ ଧନୁଷ୍ଟଙ୍କାର
[ସମ୍ପାଦନା]କଟା ନାହି ସଂକ୍ରମଣ ଯୋଗୁ ଏହି ରୋଗ ହୁଏ । ୧୯୯୮ ମସିହାରେ ସମୁଦାୟ ନବଜାତ ମୃତ୍ୟୁର ୧୪% (୨,୧୫,୦୦୦) କେବଳ ଧନୁଷ୍ଟଙ୍କାର ଯୋଗୁ ହୋଇଥିଲା[୧୧] । ୧୯୯୦ରୁ ୨୦୧୦ ମସିହା ମଧ୍ୟରେ ଜନସ୍ୱାସ୍ଥ୍ୟ ସମ୍ପର୍କୀୟ ପ୍ରଚାର ଓ ଟୀକାକରଣ ଯୋଗୁ ୯୦% ରୋଗ କମିଗଲା । ୨୦୧୩ ମସିହା ବେଳକୁ ୨୫ଟି ଦେଶରେ ଏହି ରୋଗ ଦୁରୀକରଣ ହୋଇଥିଲା[୧୨] । ବିକଶିତ ଦେଶମାନଙ୍କରେ ଏହି ରୋଗ କ୍ୱଚିତ ଦେଖାଯାଏ ।
ସ୍ଥାନୀୟ ଧନୁଷ୍ଟଙ୍କାର
[ସମ୍ପାଦନା]ଆଘାତ ସ୍ଥାନ ପାଖରେ ଏହି ରୋଗ ଦେଖାଯାଏ ଓ ଅନେକ ସପ୍ତାହ ପର୍ଯ୍ୟନ୍ତ ରହେ । ଏହି ରୋଗ ଭୟାବହ ନୁହେଁ କିନ୍ତୁ ସାରା ଶରୀର ରୋଗ ପୂର୍ବରୁ ଏହା ଦେଖା ଯାଇପାରେ ।
ସେଫାଲିକ ଧନୁଷ୍ଟଙ୍କାର
[ସମ୍ପାଦନା]ସେଫାଲିକ ଧନୁଷ୍ଟଙ୍କାର (Cephalic tetanus) କ୍ୱଚିତ ଦେଖାଯାଏ, ସାଧାରଣତଃ ମୁଣ୍ଡ ଆଘାତ ପରେ ବା କାନ ପାଚିଥିଲେ ଏହି ରୋଗ ଜୀବାଣୁ କାନରେ ଥାଇ ରୋଗ ଦେଖାଯାଏ[୧୩] । ମୂଖମଣ୍ଡଳର ସ୍ନାୟୁ ଏହି ରୋଗରେ ଉତ୍ତେଜିତ ହୁଅନ୍ତି ।
କାରଣ
[ସମ୍ପାଦନା]କ୍ଲସ୍ଟ୍ରିଡିଅମ ଟେଟାନି (Clostridium tetani) ନାମକ ଏକ ଅମ୍ଳଜାନ ଅଣଉପଯୋଗୀ ଜୀବାଣୁଦ୍ୱାରା ଏହି ଧନୁଷ୍ଟଙ୍କାର ରୋଗ ହୁଏ[୧୪] । ପୁରୁଣା କଳଙ୍କି ଲଗା ଲୁହା କଣ୍ଟାରେ ଏହି ଜୀବାଣୁର ସ୍ପୋର ଥାଏ । ଦେହରେ ଏହି କଣ୍ଟା ପଶିଗଲେ ସେଥିରେ ଥିବା ସ୍ପୋର ଦେହରେ ପ୍ରବେଶ କରନ୍ତି ଓ ଉପଯୁକ୍ତ ପରିବେଶ ପାଇଲେ ଜୀବାଣୁ ସୃଷ୍ଟି ହୋଇ ରୋଗ ହୁଏ[୧୫] । ଟୀକା ନ ନେଇଥିଲେ ଏହି ରୋଗ ହେବା ସମ୍ଭାବନା ରହେ[୬] । ଉଷ୍ମ- ଆର୍ଦ୍ର ଜଳବାୟୁରେ ଅଧିକ ଜୈବ ପଦାର୍ଥ, ଜୈବ ସାର ଇତ୍ୟାଦି ଥିବା ମାଟିରେ ଏହି ଜୀବାଣୁ ଅଧିକ ଥାଆନ୍ତି । ବିଭିନ୍ନ ପଶୁଙ୍କର ଯଥା ଘୋଡ଼ା, ମେଣ୍ଢା, ଗୋରୁ, କୁକୁର, ବିଲେଇ, ମୂଷା, ଗିନିପିଗ ଓ କୁକୁଡ଼ା ମଳରେ ଜୀବାଣୁ ଥାଏ, ଏଣୁ ମଳଜାତ ସାରରେ ଜୀବାଣୁ ରହିବା ସ୍ୱାଭାବିକ । ଜୀବାଣୁ ଚର୍ମରେ ମଧ୍ୟ ମିଳେ ।
ଶରୀର ବିକାରୀ କ୍ରିୟା
[ସମ୍ପାଦନା]କଙ୍କାଳିୟ ମାଂସପେଶୀକୁ ଧନୁଷ୍ଟଙ୍କାର ରୋଗ ଆକ୍ରମଣ କରେ । ଅନ୍ତର୍ନିହିତ ବୈଦ୍ୟୁତିକ ପ୍ରପର୍ଟି ଯୋଗୁ ଏହା ହୃତ୍ପିଣ୍ଡ ପେଶୀକୁ ଆକ୍ରମଣ କରେ ନାହିଁ ।
ରୋଗ ଜୀବାଣୁର ବିଷ ବା ଟକ୍ସିନ(toxin) ପ୍ରଥମେ ପ୍ରାନ୍ତୀୟ ସ୍ନାୟୁ ଅଗ୍ରଭାଗ ସହ ସଂଯୁକ୍ତ ହୋଇଯାଏ । ଏହା ସ୍ନାୟୁ ପଥ ଦେଇ ମସ୍ତିଷ୍କରେ ପହଞ୍ଚେ । ଏହା ଅତି ଶୀଘ୍ର ପ୍ରିସିନାପ୍ଟିକ ଇନ୍ହିବିଟରି ମଟର ସ୍ନାୟୁ ଅଗରେ ଥିବା ଗାଙ୍ଗ୍ଲିଓସାଇଡ ସହ ସଂଯୁକ୍ତ ହୁଏ ଓ ଏଣ୍ଡୋସାଇଟ ଏହାକୁ ଗ୍ରହଣ କରେ । ସ୍ନାୟୁରେ ଗ୍ଲାଇସିନ୍ ଓ ଗାମ୍ମା-ଆମିନୋବ୍ୟୁଟିରିକ ଏସିଡକୁ(GABA) ବିଷ ବା ଟକ୍ସିନ ରୋକିଦିଏ । ଏହା ଫଳରେ ସ୍ନାୟୁ ତରଙ୍ଗ ରୋକି ହୁଏ ନାହିଁ ଓ ଅତ୍ୟଧିକ ତରଙ୍ଗ ସୃଷ୍ଟି ହେବା ପଳରେ ପେଶୀ ଅତ୍ୟଧିକ ସଙ୍କୁଚିତ ହୁଏ । ସିନାପ୍ଟୋବ୍ରେଭିନ ୨(synaptobrevin II)ର ପୁଷ୍ଟିସାର ବା ପ୍ରୋଟିନରେ ଏହା ଫାଟ ସୃଷ୍ଟି କରେ ତେଣୁ ନିଉରୋଟ୍ରନ୍ସମିଟର ବାହାରି ପାରେ ନାହିଁ[୧୬] ।
ରୋଗ ନିର୍ଣ୍ଣୟ
[ସମ୍ପାଦନା]ଚିହ୍ନ ଓ ଲକ୍ଷଣ ଦେଖି ଏହି ରୋଗ ନିର୍ଣ୍ଣୟ କରିହୁଏ । ଏହା ନିମନ୍ତେ ରକ୍ତ ପରୀକ୍ଷା ଦରକାର ହୁଏ ନାହିଁ । କ୍ଷତ ସ୍ଥାନ ବା ଘାଆରୁ କ୍ଷରିତ ପଦାର୍ଥ ନେଇ ପରୀକ୍ଷା କଲେ ୩୦% ରୋଗୀଙ୍କଠାରୁ ଜୀବାଣୁ ମିଳେ ।
ସ୍ପାଚୁଲା ପରୀକ୍ଷା - ରୋଗୀର ତଣ୍ଟି ପଛ କାନ୍ଥକୁ ଗୋଟିଏ ନରମ ଅଗ୍ରଭାଗ ଥିବା ଯନ୍ତ୍ର ବା ସ୍ପାଚୁଲାଦ୍ୱାରା ସ୍ପର୍ଷ କଲେ ସାଧାରଣତଃ ବାନ୍ତି ଭଳି ଲାଗି ଏହାକୁ ବାହାର କରିବାଭଳି ଚେଷ୍ଟା ହୁଏ କିନ୍ତୁ ଧନୁଷ୍ଟଙ୍କାର ଥିଲେ ସ୍ପାଚୁଲା କାମୁଡ଼ି ହୋଇଯାଏ । ଏହି ପରୀକ୍ଷା ଅତ୍ୟନ୍ତ ଓ ସମ୍ବେଦନଶୀଳ ଓ ସକାରାତ୍ମକ(୯୪%) ପରୀକ୍ଷା[୧୭]
।
ପ୍ରତିଷେଧକ
[ସମ୍ପାଦନା]ଏ ଭଳି ଅନେକ ରୋଗ ଅଛନ୍ତି ଯାହା ଦେହରେ ସଂକ୍ରମଣ ହେଲେ ସେହି ରୋଗ ନିମନ୍ତେ ଦେହରେ ସ୍ୱତଃ ପ୍ରତିରୋଧ ବା ଇମ୍ମ୍ୟୁନିଟି ଶକ୍ତି ଉତ୍ପନ୍ନ ହୁଏ, କିନ୍ତୁ ଧନୁଷ୍ଟଙ୍କାର ରୋଗରେ ଏହା ହୁଏ ନାହିଁ ।
ସାତ ବର୍ଷ ବୟସ ମଧ୍ୟରେ ଏହି ରୋଗ ଟେଟାନସ୍ ଟକ୍ସଏଡ (Tetanus toxoid) ଟିକା (Vaccine)ଦ୍ୱାରା ପ୍ରତିରୋଧ କରି ହୁଏ [୧୮]। ଟେଟାନସ୍, ପର୍ଟୁସିସ ବା ହୁପିଙ୍ଗ୍ କଫ୍ ଓ ଡିଫ୍ଥେରିଆ ଟିକା ସହ ମିଶ୍ରଣ କରି ଡି.ପି.ଟି. (Diphtheria, Pertusis and Tatanus) ଟିକା ନାମରେ ଇଞ୍ଜେକ୍ସନ ଆକାରରେ ଦିଆଯାଏ । ପିଲାମାନଙ୍କୁ ଷଷ୍ଠ ସପ୍ତାହ, ୧୦ମ ସପ୍ତାହ, ଓ ୧୪ତମ ସପ୍ତାହ ବୟସ ସମୟରେ ଗୋଟିଏ କରି ଡି.ପି.ଟି. ଟିକା ଦିଆଯାଏ । ଏହି ପ୍ରତିରୋଧକୁ ସଶକ୍ତ କରିବା ନିମନ୍ତେ ବୁଷ୍ଟର ଡୋଜ ୧୫ରୁ ୧୮ ମାସ ମଧ୍ୟରେ ଥରେ ୫ ବର୍ଷ ବୟସ ବେଳେ ଥରେ ଟିକା ଦିଆଯାଏ ।
ସାତ ବର୍ଷ ପରେ ପିଲାମାନଙ୍କୁ ଓ ବୟସ୍କମାନଙ୍କୁ ଟେଟାନସ୍ ଓ ଡିଫ୍ଥେରିଆ ଟି.ଡି ଟିକା/ (Td vaccine) ଅଥବା ଟିଡିଏପି (Tdap ବା tetanus, diphtheria, and acellular pertussis) ଟିକା ଦିଆଯାଏ ।
ବୟସ୍କ ଲୋକ ଯଦି ପିଲା ଦିନରୁ ଟିକା ନେଇଛନ୍ତି ତାହା ହେଲେ ପ୍ରତି ୧୦ ବର୍ଷ ଅନ୍ତରରେ ଥରେ ଟିକା ନେବା ଆବଶ୍ୟକ[୧୯] । ଯଦି ଆଗରୁ ଟିକା ନେବା କଥା ଜଣା ନାହିଁ, ତାହା ହେଲେ ଖଣ୍ଡିଆ/ କ୍ଷତ ହେଲେ ସଙ୍ଗେ ସଙ୍ଗେ ଟେଟାନସ୍ ଟକ୍ସଏଡ ଦିଆଯାଇପାରେ, କିନ୍ତୁ ଏହାର ପ୍ରତିରୋଧ କ୍ଷମତା ୨ ସପ୍ତାହ ପରେ ଆଣ୍ଟିବଡ଼ିଦ୍ୱାରା ଉତ୍ପନ୍ନ ହୁଏ[୨୦] । ଏହି କାରଣ ଯୋଗୁ ତତ୍କ୍ଷଣାତ ଏ.ଟି.ଏସ୍. ବା ଆଣ୍ଟିଟେଟାନସ ସେରନ ଦିଆଯାଏ । ଏହା ଟକ୍ସିନ ପ୍ରଭାବରୁ ରୋଗୀକୁ ରକ୍ଷା କରେ ।
ଚିକିତ୍ସା
[ସମ୍ପାଦନା]ସାମାନ୍ୟ ଧନୁଷ୍ଟଙ୍କାର
[ସମ୍ପାଦନା]ସାମାନ୍ୟ ଧନୁଷ୍ଟଙ୍କାର ହୋଇଥିଲେ ନିମ୍ନଲିଖିତ ଚିକିତ୍ସା କରାଯାଏ[୨୧] ।
- ଟେଟାନସ ଇମ୍ମ୍ୟୁନୋହ୍ଲୋବ୍ୟୁଲିନ ଆଇ.ଭି. ବା ଆଇ.ଏମ.
- ମେଟ୍ରୋନିଡାଜଲ ଆଇ.ଭି. ୧୦ ଦିନ ନିମନ୍ତେ ।
- ଡାଏଜେପାମ
ଭୟାବହ ଧନୁଷ୍ଟଙ୍କାର
[ସମ୍ପାଦନା]- ଇଣ୍ଟେନ୍ସିଭ କେୟାର ବାର୍ଡରେ ଭର୍ତ୍ତି କରାଯାଇ ଉପର ଲିଖିତ ଚିକିତ୍ସା ସହ ନିମ୍ନ ଲିଖିତ ଚିକିତ୍ସା କରାଯାଏ ।
- ମାନବ ଟେଟାନସ ଇମ୍ମ୍ୟୁନୋଗ୍ଲୋବ୍ୟୁଲିନ ଇଣ୍ଟ୍ରାଥେକାଲି ଦିଆଯାଏ ।
- ଟ୍ରାକିଓଷ୍ଟୋମି ଓ ମେକାନିକାଲ ଭେଣ୍ଟିଲେଟର ୩ରୁ ୪ ସପ୍ତାହ ପର୍ଯ୍ୟନ୍ତ ରଖାଯାଏ ।
- ପେଶୀ ସଙ୍କୋଚନ କମେଇବାକୁ ମ୍ୟାଗନେସିଅମ ଆଇ.ଭି. ଇନଫ୍ୟୁଜନ ଦିଆଯାଏ ।
- ଡାଏଜେପାମ ଆ.ଭି. ଲଗାତାର ଚାଲୁ ରଖାଯାଏ ।
- ଅଟୋନୋମିକ ଗୋଳମାଳ ନିମନ୍ତେ ଲାବେଟାଲଲ୍, ମ୍ୟାଗନେସିଅମ୍ କ୍ଲୋନିଡିନ୍ କିମ୍ବା ନିଫେଡିପିନ୍ ଦିଆଯାଏ ।
ଧନୁଷ୍ଟଙ୍କାର ରୋଗରୁ ବଞ୍ଚେଇବାକୁ ହେଲେ ଶ୍ୱାସ ନଳୀ ଖୋଲା ରଖିବା ଆବଶ୍ୟକ ଓ ଦରକାର ମୁତାବକ ପୋଷକ ଦିଆଯାଏ । ଦୈନିକ ୩୫୦୦ରୁ ୪୦୦୦ କ୍ୟାଲୋରି ଓ ପୁଷ୍ଟିସାର ୧୫୦ ଗ୍ରାମ ଦିଆଯାଏ ସିଧାସଳଖ ପାକସ୍ଥଳୀ ମଧ୍ୟକୁ ପ୍ରବେଶ କରେଇ ଦିଆଯାଏ । ପୂର୍ବାବସ୍ଥାକୁ ଫେରିବାକୁ ୪ରୁ ୬ ସପ୍ତାହ ଲାଗେ ।
ରୋଗ ଅନୁଶୀଳନ
[ସମ୍ପାଦନା]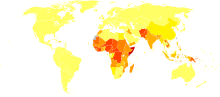

ମସିହା ୧୯୯୦ରେ ରୋଗୀ ମୃତ୍ୟୁ ସଂଖ୍ୟା ୨୭୨୦୦୦ ଥିବା ବେଳେ ୨୦୧୦ ମସିହାରେ ଏହା କମିଯାଇ ୬୧୦୦ ହେଲା । ୨୦୦୮ ମସିହାରେ ନବଜାତ ଶିଶୁ ଧନୁଷ୍ଟଙ୍କାର ରୋଗରେ ୫୯୦୦୦ ଜଣ ମରିଥିଲେ । ଟିକା ନ ନେଇଥିବାରୁ ବା ଟିକା ନେବା ସମୟ ବିଗତ ହେବାରୁ ଏହି ସମସ୍ତ ମୃତ୍ୟୁ ଆମେରିକାରେ ହୋଇଥିଲା । ଟିକାଦ୍ୱାରା ପ୍ରତିରୋଧ ହେଉଥିବା ଏହା ଏକମାତ୍ର ଡିଆଁ ରୋଗ କିନ୍ତୁ ଛୁଆଁ ରୋଗ ନୁହେଁ ।
ଆଧାର
[ସମ୍ପାଦନା]- ↑ ୧.୦ ୧.୧ ୧.୨ ୧.୩ ୧.୪ ୧.୫ ୧.୬ ୧.୭ Atkinson, William (May 2012). Tetanus Epidemiology and Prevention of Vaccine-Preventable Diseases (12 ed.). Public Health Foundation. pp. 291–300. ISBN 9780983263135. Retrieved 12 February 2015.
- ↑ ୨.୦ ୨.୧ "Tetanus Symptoms and Complications". cdc.gov. January 9, 2013. Retrieved 12 February 2015.
- ↑ "Tetanus Causes and Transmission". www.cdc.gov. January 9, 2013. Retrieved 12 February 2015.
- ↑ ୪.୦ ୪.୧ "Tetanus For Clinicians". cdc.gov. January 9, 2013. Retrieved 12 February 2015.
- ↑ GBD 2013 Mortality and Causes of Death, Collaborators (17 December 2014). "Global, regional, and national age-sex specific all-cause and cause-specific mortality for 240 causes of death, 1990-2013: a systematic analysis for the Global Burden of Disease Study 2013". Lancet. 385 (9963): 117–71. doi:10.1016/S0140-6736(14)61682-2. PMC 4340604. PMID 25530442.
{{cite journal}}:|first1=has generic name (help)CS1 maint: numeric names: authors list (link) - ↑ ୬.୦ ୬.୧ ୬.୨ Wells, C. L., Wilkins, T. D.; et al. (1996). "Clostridia: Sporeforming Anaerobic Bacilli". In Baron, S., (ed.). Baron's Medical Microbiology. Univ of Texas Medical Branch. ISBN 0-9631172-1-1.
{{cite book}}: CS1 maint: multiple names: authors list (link) - ↑ ୭.୦ ୭.୧ ୭.୨ ୭.୩ "Tetanus" (PDF). CDC Pink Book. Retrieved 2007-01-26.
- ↑ Vandelaer, J.; Birmingham, M.; Gasse, F.; Kurian, M.; Shaw, C.; Garnier, S. (July 28, 2003). "Tetanus in developing countries: an update on the Maternal and Neonatal Tetanus Elimination Initiative". Vaccine. 21 (24): 3442–5. doi:10.1016/S0264-410X(03)00347-5. PMID 12850356.
{{cite journal}}: CS1 maint: multiple names: authors list (link) - ↑ Brauner, J. S.; Vieira, S. R.; Bleck, T. P. (July 2002). "Changes in severe accidental tetanus mortality in the ICU during two decades in Brazil". Intensive Care Medicine. 28 (7): 930–5. doi:10.1007/s00134-002-1332-4. PMID 12122532.
{{cite journal}}: CS1 maint: multiple names: authors list (link) - ↑ Farrar, J. J.; Yen, L. M.; Cook, T.; Fairweather, N.; Binh, N.; Parry, J.; Parry, C. M. (September 2000). "Tetanus". Journal of Neurology, Neurosurgery, and Psychiatry. 69 (3): 292–301. doi:10.1136/jnnp.69.3.292. PMC 1737078. PMID 10945801.
{{cite journal}}: CS1 maint: multiple names: authors list (link) - ↑ "Maternal and Neonatal Tetanus Elimination by 2005" (PDF). UNICEF. November 2000. Archived from the original (PDF) on 2007-01-11. Retrieved 2007-01-26.
- ↑ "Elimination of Maternal and Neonatal Tetanus". UNICEF. Archived from the original on 21 February 2014. Retrieved 17 February 2014.
- ↑ DS Asgaonkar, VK Kulkarni, S Yadav, A Dalvi (January 2002). "Cephalic Tetanus: A Rare Form of Localized Tetanus". Bombay Hospital Journal. 44 (1). Archived from the original on 2010-11-30. Retrieved 2012-02-03.
{{cite journal}}: CS1 maint: multiple names: authors list (link) - ↑ Mayy Clinic Staff. "Tetanus". The Mayo Clinic. Retrieved 12 June 2013.
- ↑ Todar, Kenneth. "Tetanus". Lectures in Microbiology. University of Wisconsin, Madison - Dept. of Bacteriology. Archived from the original on 2013-03-11. Retrieved 2014-03-04.
- ↑ "ଆର୍କାଇଭ୍ କପି". Archived from the original on 2013-03-11. Retrieved 2014-03-04.
{{cite web}}: Cite has empty unknown parameter:|1=(help) - ↑ Apte NM, Karnad DR (October 1995). "Short Report: The Spatula Test: A Simple Bedside Test to Diagnose Tetanus". American Journal of Tropical Medicine and Hygiene. 53 (4): 386–7. PMID 7485691.
- ↑ Hopkins, A.; Lahiri, T.; Salerno, R.; Heath, B. (1991). "Diphtheria, tetanus, and pertussis: recommendation for vaccine use and other preventive measures. Recommendations of the Immunization Practices Advisory committee (ACIP)". MMWR Recomm Rep. 40 (RR–10): 1–28. doi:10.1542/peds.2006-0692. PMID 1865873.
- ↑ "CDC Features - Tetanus: Make Sure You and Your Child Are Fully Immunized". Retrieved 2010-08-30.
- ↑ Porter, J. D., Perkin, M. A., Corbel, M. J., Farrington, C. P., Watkins, J. T., Begg, N. T. (1992). "Lack of early antitoxin response to tetanus booster". Vaccine. 10 (5): 334–6. doi:10.1016/0264-410X(92)90373-R. PMID 1574917.
{{cite journal}}: CS1 maint: multiple names: authors list (link) - ↑ World Health Organization. "Current recommendations for treatment of tetanus during humanitarian emergencies". Disease Control in Humanitarian Emergencies (English). WHO. Retrieved 12 June 2013.
