ଅପସ୍ମାର
| Epilepsy | |
|---|---|
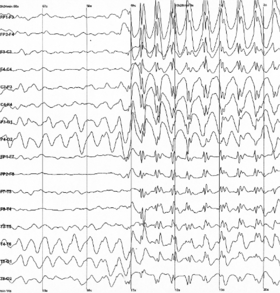 Generalized 3 Hz spike and wave discharges in EEG | |
| ବିଭାଗ | neurology[*], epileptology[*] |
| ପୁନଃପୌନିକ | Lua error in ମଡ୍ୟୁଲ:PrevalenceData at line 28: attempt to perform arithmetic on field 'lowerBound' (a nil value). |
| ଆଇସିଡ଼ି-୧୦ | G40.-G41. |
| ଆଇସିଡ଼ି-୯-ସିଏମ୍ | 345 |
| ରୋଗ ଡାଟାବେସ | 4366 |
| ମେଡ଼ିସିନ-ପ୍ଲସ | 000694 |
| ଇ-ମେଡ଼ିସିନ | neuro/415 |
| MeSH | D004827 |
ଅପସ୍ମାର ଗୋଟିଏ ଦୀର୍ଘସ୍ଥାୟୀ ସ୍ନାୟୁ ବ୍ୟତିକ୍ରମ ରୋଗ ଯେଉଁଥିରେ ବାତ ଗୋଟିଏ ପ୍ରମୁଖ ଲକ୍ଷଣ ।[୧][୨] ଏହା ଏପିଲେପ୍ସି ନାମରେ ମଧ୍ୟ ପରିଚିତ ଯାହା ସଳ୍ପ କାଳୀନ ବା ପ୍ରାୟ ଅଣଚିହ୍ନଟ ହୋଇପାରେ ବା ସେଥିରେ ଦୀର୍ଘ ସମୟ ଧରି ପ୍ରବଳ କମ୍ପନ ହୋଇପାରେ । ଏହା ଫଳରେ ଶାରୀରିକ କ୍ଷତି ଯେପରିକି ଅସ୍ଥି ଭଗ୍ନ ହୋଇପାରେ । ବାତ ବାରମ୍ବାର ହୋଇପାରେ ଓ ଏହାର କୌଣସି ଅନ୍ତର୍ନିହିତ କାରଣ ନ ଥାଏ ।[୧] କେତେକ ସଂଜ୍ଞା ଅନୁସାରେ ବାତ ବାରମ୍ବାର ଓ ଉତ୍ତେଜନା ବିହୀନ ହେବା ଆବଶ୍ୟକ,[୩][୪] ଅନ୍ୟ ମତ ଅନୁସାରେ ଗୋଟିଏ ଥର ବାତ ସହ ମସ୍ତିଷ୍କ କ୍ରିୟା ପରିବର୍ତ୍ତନ ଓ ଭବିଷ୍ୟତ ବାତ ସମ୍ଭାବନା ଅଧିକ ଥାଏ[୫] ବିଷକ୍ରିୟା ଯୋଗୁ ଉତ୍ପନ୍ନ ହେଉଥିବା ବାତକୁ ଅପସ୍ମାର ଶ୍ରେଣୀରେ ନିଆଯାଏ ନାହିଁ ।[୫] ପୃଥିବୀର କେତେକ ଅଞ୍ଚଳରେ ଏହାକୁ ସାମାଜିକ କଳଙ୍କ (stigma) କୁହାଯାଏ ।
ଅଧିକାଂଶ ଅପସ୍ମାର ରୋଗର କାରଣ ଅଜଣା ଥିଲେ ମଧ୍ୟ କେତେକ କାରଣ ଯଥା ମସ୍ତିଷ୍କ ଆଘାତ, ସ୍ଟ୍ରୋକ, ମସ୍କିଷ୍କ ଅର୍ବୁଦ, ଔଷଧ, ଜନ୍ମଗତ ତୃଟି ଓ ମାତ୍ରାଧିକ ମଦ୍ୟପାନ ଉଲ୍ଲେଖ ଯୋଗ୍ୟ । ପରିଚିତ ଜେନେଟିକ ମ୍ୟୁଟେସନ ଯୋଗୁ କେତେକ ଅପସ୍ମାର ହୁଏ ।.[୬][୭] ଏହି ରୋଗ ମସ୍ତିଷ୍କରେ ଅସାଧାରଣ ଓ ଅତ୍ୟଧିକ ସ୍ନାୟୁ ଉତ୍ତେଜନା ହେବା ଯୋଗୁ ଦେଖାଯାଏ ।[୫] ସମଲକ୍ଷଣ ବିଶିଷ୍ଟ ରୋଗ ଯଥା ଅଚେତା, ଆଲକୋହୋଲ ଉଇଥଡ୍ରୟାଲ ସିଣ୍ଡ୍ରୋମ ବା ଇଲେକ୍ଟ୍ରୋଲାଇଟ ସମସ୍ୟାର ଉପସ୍ଥିତି ନିମନ୍ତେ ପରୀକ୍ଷା କରି ଦୂର କରାଯାଏ । ଆଂଶିକ ଭାବରେ ଏହା ମସ୍ତିଷ୍କ ଇମେଜିଙ୍ଗ ରକ୍ତ ପରୀକ୍ଷା କରି ଚିହ୍ନଟ କରାଯାଏ । ଏହି ରୋଗ ଇଲେକ୍ଟ୍ରୋଏନସେଫାଲୋଗ୍ରାମ (ଇଇଜି) କରି ନିଧାର୍ଯ୍ୟ କରାଯାଏ କିନ୍ତୁ ସାଧାରଣ ପରୀକ୍ଷାଦ୍ୱାରା ଏହାର ଅନୁପସ୍ଥିତି ଜଣାଯାଏ ନାହିଁ ।[୬]
ଜଣାଶୁଣା କାରଣରୁ ହେଉଥିବା ଅପସ୍ମାର ପ୍ରତିରୋଧ କରିହୁଏ । ପ୍ରାୟ ୭୦% କେଶ୍ରେ ଔଷଧଦ୍ୱାରା ବାତ ନିୟନ୍ତ୍ରଣ କରିହୁଏ ।[୮] ଶସ୍ତା ଔଷଧ ମଧ୍ୟ ଉପଲବ୍ଧ ଅଛି । ଔଷଧ କାମ ନ କଲେ ଅପରେଶନ, ନିଉରୋସ୍ଟିମୁଲେସନ, ବା ଖାଦ୍ୟ ପରିବର୍ତ୍ତନ କରାଯାଏ ।[୯][୧୦] ସବୁ ଅପସ୍ମାର ଜୀବନବ୍ୟାପୀ ନୁହେଁ; କେତେକ ରୋଗୀ ଏତେ ଉନ୍ନତି କରନ୍ତି ଯେ ତାଙ୍କର ଆଉ ଔଷଧ ଆବଶ୍ୟକ ହୁଏ ନାହିଁ ।
ସନ ୨୦୧୩ ସୁଦ୍ଧା ପୃଥିବୀରେ ପ୍ରାୟ ୨୨ନିୟୁତ ଅପସ୍ମାର ରୋଗୀ ଥିଲେ ।[୧୧] ପ୍ରାୟ ୮୦ % ରୋଗୀ ବିକାଶଶୀଳ ରାଷ୍ଟ୍ରମାନଙ୍କରେ ଦେଖାଯାଆନ୍ତି ।[୩] ସନ ୧୯୯୦ରେ ଏହା ଯୋଗୁ ୧୧୨,୦୦୦ ମୃତ୍ୟୁ ହୋଇଥିଲା ବେଳେ ସନ ୨୦୧୩ରେ ୧୧୬,୦୦୦ ମୃତ୍ୟୁ ହୋଇଥିଲେ ।[୧୨] ବୟସ ବୃଦ୍ଧି ସଙ୍ଗେ ସଙ୍ଗେ ଏହି ରୋଗ ହେବା ସମ୍ଭାବନା ବଢ଼େ ।[୧୩][୧୪] ଶିଶୁ ଓ ବୟସ୍କ ଲୋକଙ୍କଠାରେ ଏହି ରୋଗ ନୂଆ ଭାବରେ ଦେଖାଯାଏ ।[୧୫] > ବିକାଶଶୀଳ ଦେଶମାନଙ୍କରେ ବଡ଼ ପିଲା ଓ ଯୁବ ବୟଃପ୍ରାପ୍ତ ଲୋକଙ୍କର ଅନ୍ତର୍ନିହିତ କାରଣମାନଙ୍କ ଯୋଗୁ ଅଧିକ ଅପସ୍ମାର ହୁଏ ।[୧୬] ପ୍ରାୟ ୫–୧୦% ଲୋକଙ୍କର ୮୦ ବର୍ଷ ବୟସ ବେଳକୁ ଅଣଉତ୍ତେଜିତ ବାତ ହୁଏ,[୧୭] ଓ ଦ୍ୱିତୀୟ ବାତ ସମ୍ଭାବନା ପ୍ରାୟ ୪୦ରୁ ୫୦% ଥାଏ ।[୧୮] ପୃଥିବୀର ଅନେକ ସ୍ଥାନରେ ଡ୍ରାଇଭ କରିବାକୁ ସୀମିତ କରାଯାଏ ବା ଭଲ ହେବା ପର୍ଯ୍ୟନ୍ତ ଆଦୌ ଅନୁମତି ଦିଆଯାଏ ନାହିଁ ।[୧୯] ଏପିଲେପ୍ସି ଶବ୍ଦର ଅର୍ଥ ପ୍ରାଚୀନ ଗ୍ରୀକ: ἐεπιλαμβάνειν "ଭାଷାରେ ଅଭିଗ୍ରହଣ କରିବା, ଆୟତ କରିବା ବା ଆକ୍ରାନ୍ତ କରିବା".[୨୦]
ଚିହ୍ନ ଓ ଲକ୍ଷଣ
[ସମ୍ପାଦନା]
ଅପସ୍ମାର ରୋଗରେ ଦୀର୍ଘସ୍ଥାୟୀ ଓ ବାରମ୍ବାର ବାତ ମାରିବା ଆଶଙ୍କା ଥାଏ[୨୧] । ବାତ ମରା ବିଭିନ୍ନ କିସମର ହୁଏ[୨୧]।
ବାତ (Seizure/ Fits) ମାରିବା ସମୟରେ ଜିଭ ଅଗ ବା ଜିଭର ଦୁଇ ପାର୍ଶ୍ୱ କାମୁଡି ହୋଇଯାଏ । ଟନିକ-କ୍ଲୋନିକ ବାତ ହେଲେ ଜିଭର ଦୁଇ ପାର୍ଶ୍ୱ କାମୁଡା ହୁଏ, ଅଗ୍ର ଭାଗ ମଧ୍ୟ କାମୁଡି ହୋଇଯାଏ[୨୨] ।
କାରଣ
[ସମ୍ପାଦନା]ଅପସ୍ମାର ବାତ ରୋଗ ନିର୍ଣ୍ଣୟ ନିମନ୍ତେ କୌଣସି ନିର୍ଣ୍ଣାୟାତ୍ମକ କାରଣ ନ ଥାଇ ବାତ ମାରିବା ଆବଶ୍ୟକ । ତଥାପି କେତେକ କ୍ଷେତ୍ରରେ କେତେକ ନିର୍ଦ୍ଦିଷ୍ଟ ଉତ୍ତେଜକ(Trigger) ଯୋଗୁ ବାତ(Fits/ Seizure) ମାରେ ଯେଉଁମାନଙ୍କୁ ସ୍ୱତଃସ୍ଫୁର୍ତ୍ତ ଏପିଲେପ୍ସି କୁହାଯାଏ (Reflex epilepsy) । ଉଦାହରଣ ସ୍ୱରୁପ ପଠନ ଏପିଲେପ୍ସିରେ ପଢ଼ିବା ଏକ ଟ୍ରିଗର କାମ କରେ । ଫ୍ଲାସିଙ୍ଗ ଆଲୋକ ଯୋଗୁ ଫଟୋସେନସିଟିଭ ଏପିଲେପ୍ସି ହୁଏ । ସ୍ୱତଃସ୍ଫୁର୍ତ୍ତ ଏପିଲେପ୍ସି ଥିଲେ ମଧ୍ୟ ଟ୍ରିଗର ଯୋଗୁ ଏପିଲେପ୍ସି ହୋଇପାରେ । ପିଲାମାନଙ୍କର ହାଇପରଭେଣ୍ଟିଲେସନ ଯୋଗୁ ଚାଇଲ୍ଡହୁଡ ଆବସେନ୍ସ୍ ଏପିଲେପ୍ସି ହୁଏ । ଫ୍ଲାସିଙ୍ଗ ଆଲୋକ ଓ ହାଇପରଭେଣ୍ଟିଲେସନ କରି ଇ.ଇ.ଜି.ଦ୍ୱାରା ରୋଗ ନିର୍ଣ୍ଣୟ କରାଯାଏ । ଅନ୍ୟ ଟ୍ରିଗରମାନଙ୍କର ନାମ: ଆବେଗ(Emotional stress), ନିଦ୍ରାହୀନତା, ନିଦ୍ରା, ଉତ୍ତାପ, ଆଲକହଲ ଓ ଜ୍ୱର ଇତ୍ୟାଦି । ଟ୍ରିଗରମାନଙ୍କର ପ୍ରତିକ୍ରିୟା ଭିନ୍ନ ଭିନ୍ନ ହୋଇଥାଏ[୨୩] । ଋତୁସ୍ରାବ ମଧ୍ୟ ଭିନ୍ନ ରକମ ଟ୍ରିଗର କାମ କରେ ଓ ଏହାକୁ କାଟାମେନିଆଲ ଏପିଲେପ୍ସି କୁହାଯାଏ[୨୪] ।
ଅପସ୍ମାର ବାତ ବିଭିନ୍ନ ବୟସରେ ବିଭିନ୍ନ କାରଣ ଯୋଗୁ ହୁଏ । ନିମ୍ନରେ ସେହି କାରଣଗୁଡ଼ିକ ପ୍ରଦତ୍ତ ହେଲା ।
- ନବଜାତ ଓ ପ୍ରାକ୍ ଶୈଶବରେ- ହାଇପୋକ୍ସିକ୍ ଇସ୍କେମିକ୍ ଏନକେଫାଲୋପାଥି, କେନ୍ଦ୍ରୀୟ ସ୍ନାୟୁ ବିଭାଗର ସଂକ୍ରମଣ, ଆଘାତ, କେନ୍ଦ୍ରୀୟ ସ୍ନାୟୁ ବିଭାଗର ଜନ୍ମଗତ ତ୍ରୁଟି ଓ ମେଟାବୋଲିକ ବେମାରୀ ।
- ଶୈଶବ ଅବସ୍ଥାରେ - ଜ୍ୱର ଜନିତ ବାତ । ଏହା ସଂକ୍ରମଣ ଯୋଗୁ ବା ଆଘାତ ଯୋଗୁ ହୁଏ ।
- ପିଲାମାନଙ୍କର ପ୍ରକୃତ ଏପିଲେପ୍ସି ହୁଏ ।
- କିଶୋର ଓ ଯୁବାବସ୍ଥାରେ ସଂକ୍ରମଣ ଯୋଗୁ ହୁଏ । ଆବେଗ(Emotional stress), ମସ୍ତିଷ୍କ ଅର୍ବୁଦ ବା ଟ୍ୟୁମର , ଆଲକହଲ ଓ ଡ୍ରଗ ।
- ଉତ୍ତୀର୍ଣ୍ଣ ଯୁବାବସ୍ଥାରେ ସେରେବ୍ରୋଭାସ୍କୁଲାର ରୋଗ ଯୋଗୁ ବାତ ମାରିବା ଅତି ସାଧାରଣ । ଏହା ଛଡା ଅର୍ବୁଦ, ଆଘାତ ଓ ଡିମେନ୍ସିଆ[୨୫] ଯୋଗୁ ମଧ୍ୟ ଏପିଲେପ୍ସି ହୁଏ ।
କେତେକ ଶରୀର ତ୍ରୁଟି ଯୋଗ ମଧ୍ୟ ଏହି ରୋଗ ହୁଏ । ରକ୍ତ-ମସ୍ତିଷ୍କ ବାଧାର (Blood brain barrier) ତ୍ରୁଟି ଥିଲେ ତୀବ୍ର ଓ ସ୍ଥାୟୀ ବାତ ମାରେ[୨୬][୨୭][୨୮][୨୯][୩୦] । ଆଲବୁମିନ ଓ ଆସ୍ଟ୍ରୋସାଇଟ ଦ୍ୱୟର ପ୍ରତିକ୍ରିୟା ଯୋଗୁ ଏହା ସମ୍ଭବ ହେବା ଅନୁଶୀଳନରୁ ଜଣାଯାଏ[୩୧] ।
ଶରୀରତାତ୍ତ୍ୱିକ ନିଦାନ
[ସମ୍ପାଦନା]କେତେକ ଧରଣର ଅପସ୍ମାର ବାତ ଜିନ୍ ମ୍ୟୁଟେସନ ଯୋଗୁ ହେଉଥିବା ଜଣାଯାଏ । କେତେକ ଜିନ୍ରେ ଭୋଲ୍ଟେଜ୍ ଗେଟେଡ୍ ଓ ଲିଗଣ୍ଡ ଗେଟେଡ୍ ଚାନେଲର ପ୍ରୋଟିନ୍ ସବ ୟୁନିଟ କୋଡ୍ ପରିବର୍ତ୍ତନ ଯୋଗୁ ଜେନେରାଲାଇଜ୍ଡ୍ ଏପିଲେପ୍ସି ଓ ଇନଫଣ୍ଟାଇଲ୍ ସିଜର ସିଣ୍ଡ୍ରୋମ୍ ରୋଗ ହୁଏ[୩୨] ।
ବଂଶାନୁକ୍ରମିକ ଏପିଲେପ୍ସିରେ ସୋଡିୟମ ଚ୍ୟାନେଲ ପ୍ରୋଟିନ୍ କୋଡ୍ ତୃଟି ଜିନରେ ଦେଖାଯାଏ, ତେଣୁ ସୋଡିୟମ ଚ୍ୟାନେଲ ଖୋଲା ରହି ସ୍ନାୟୁ ସର୍ବଦା ଉତ୍ତେଜିତ ହୋଇ ରହେ । ନିଉରନ୍ରୁ ଗ୍ଲୁଟାମେଟ ଅଧିକ କ୍ଷରଣ ହୁଏ । ଏହା ଗ୍ଲୁଟାମ୍ୟାଟର୍ଜିକ୍ ନିଉରନ୍ ସହ ସଂଯୁକ୍ତ ହୋଇ ଅତ୍ୟଧିକ କ୍ୟଲସିୟମ କ୍ଷରଣ କରାଏ ଯାହା ନିଉରନ୍ ପ୍ରତି ନିଉରୋଟକ୍ସିକ୍ ହୁଏ । ହିପୋକ୍ୟାମ୍ପସରେ ଏହି ଭଳି ଗ୍ଲୁଟାମ୍ୟାଟର୍ଜିକ୍ ନିଉରନ ଅଧିକ ଥାଏ । ଅନ୍ୟ ବିଚାର ଅନୁସାରେ ଜିନ୍ ମ୍ୟୁଟେସନ ହୋଇ ତ୍ରୁଟିଯୁକ୍ତ ଗାବା କ୍ରିୟା ହୁଏ ।
ବର୍ଗୀକରଣ
[ସମ୍ପାଦନା]ଏପିଲେପ୍ସି ରୋଗକୁ ୫ ପ୍ରକାର ବର୍ଗୀକରଣ କରାଯାଏ ।
୧. କାରଣ ଅନୁସାରେ
୨. ବାତ ଉପସ୍ଥାପନା ଅନୁସାରେ
୩. ମସ୍ତିଷ୍କରେ ସୃଷ୍ଟି ହେବା ସ୍ଥାନ ଅନୁସାରେ
୪. ପରିଚିତ ଲକ୍ଷଣ ସମୂହ ଅନୁସାରେ
୫. ଟ୍ରିଗର ଅନୁସାରେ
ଇଣ୍ଟରନ୍ୟାସନାଲ୍ ଲିଗ ଏଗେନ୍ସଟ ଏପିଲେପ୍ସି (I.L.A.E.)୧୯୮୧ ମସିହାରେ ଏକ ବର୍ଗୀକରଣ ଉପସ୍ଥାପନ କରିଥିଲେ ଯାହା ସାଧାରଣତଃ ବ୍ୟବହାର ହେଉଛି[୩୩]। ରୋଗର ପ୍ରଦର୍ଶନ ଓ ଇ.ଇ.ଜି. ରେକର୍ଡ ଅନୁସାରେ ଏହି ବର୍ଗୀକରଣ କରାଯାଇଥିଲା । ୧୯୮୯ ମସିହାରେ ଆଉଥରେ ଇଣ୍ଟରନ୍ୟାସନାଲ୍ ଲିଗ ଏଗେନ୍ସଟ ଏପିଲେପ୍ସି ଗୋଟିଏ ବର୍ଗୀକରଣ କରିଥିଲା ଯାହା ଏପିଲେପ୍ସି ଓ ଏପିଲେପ୍ସି ସିନ୍ଡ୍ରୋମ ଅନୁସାରେ କରାଯାଇଥିଲା[୩୪]। ଏହା ଦୁଇ ଆକ୍ସିସ୍ ବିଶିଷ୍ଟ ସ୍କିମ । ଏହି ସଂସ୍ଥା ୧୯୯୭ ମସିହାଠାରୁ ୫ ଆକ୍ସିସ୍ ବିଶିଷ୍ଟ ସ୍କିମ ଉପରେ କାମ କରୁଛି : ଇକ୍ଟାଲ ଦୃଶ୍ୟ, ସିଜର ଟାଇପ. ସିଜର ସିନ୍ଡ୍ରୋମ, କାରଣ ଓ ପରିବର୍ତ୍ତନ ଅନୁସାରେ[୩୫] ।
ସିଜର ଟାଇପ (Seizure type)
[ସମ୍ପାଦନା]ବାତର ଉତ୍ପତ୍ତି ସ୍ଥଳ ମସ୍ତିଷ୍କ ଭିତରେ କେନ୍ଦ୍ରୀଭୁତ ବା ବିକ୍ଷିପ୍ତ ଥାଏ । କେନ୍ଦ୍ରୀଭୁତ ସିଜରରେ ସଚେତନ ଥିଲେ ସରଳ କୁହାଯାଏ, ସଚେତନ ନ ଥିଲେ ଜଟିଳ କୁହାଯାଏ । ଚେତନା ଓ ଶରୀର ଉପରେ ପ୍ରଭାବ ଅନୁସାରେ ବିକ୍ଷିପ୍ତ ସିଜରକୁ ନାମ କରଣ କରାଯାଏ ଯଥା ପେଟିଟମାଲ(ଅନୁପସ୍ଥିତ), ମାୟୋକ୍ଲୋନିକ୍, କ୍ଲୋନିକ୍, ଟୋନିକ୍, ଟୋନିକ୍-କ୍ଲୋନିକ୍(ଗ୍ରାଣ୍ଡମାଲ୍) ଓ ଆଟୋନିକ୍ ସିଜର[୩୬]।
ପିଲାମାନଙ୍କଠାରେ ଏପିଲେପ୍ସି ନ ଥାଇ କେତେକ ଲକ୍ଷଣ ପ୍ରକାଶ ପାଏ । ସେହି ଲକ୍ଷଣମାନ:
- ଧ୍ୟାନ ନ ଥିବା ଚାହାଣି
- ଭୟାତୁର କମ୍ପନ (ଉତ୍ତେଜନା ବା ଥକ୍କା ହେତୁ)
- ମୁଣ୍ଡ ହଲେଇବା, ଝୁଲିବା ବା ମୁଣ୍ଡ ବାଡେଇବା
- କନ୍ଭର୍ସନ ଡିଜ୍ଅର୍ଡର
କନ୍ଭର୍ସନ ଡିଜ୍ଅର୍ଡର ଶୋଇବା ବେଳେ ହୁଏ ନାହିଁ, ଛାଏଁ ଛାଏଁ ଝାଡା ପରିସ୍ରା ହୋଇଯାଏ ନାହିଁ ବା ନିଜକୁ ଆଘାତ କରାଯାଏ ନାହିଁ[୩୭]।
ଏପିଲେପ୍ସି ସିଣ୍ଡ୍ରୋମ
[ସମ୍ପାଦନା]ଅନେକ ପ୍ରକାର ବାତ ବା ଫିଟ୍ସ ଥିବା ଭଳି ଅନେକ ପ୍ରକାର ଏପିଲେପ୍ସି ସିଣ୍ଡ୍ରୋମ ଥାଏ । ନିମ୍ନରେ କେତେକ ସାଧାରଣ ଏପିଲେପ୍ସି ସିଣ୍ଡ୍ରୋମ ବିଷୟ ଦିଆଗଲା ।
- ଅଟୋସୋମାଲ ଡୋମିନାଣ୍ଟ ନୋକ୍ଚରନାଲ ଫ୍ରଣ୍ଟାଲ ଲୋବ ଏପିଲେପ୍ସି ।
- ବିନାଇନ୍ ସେଣ୍ଟ୍ରୋଟେମ୍ପୋରାଲ ଲୋବ ଏପିଲେପ୍ସି ।
- ବିନାଇନ୍ ଅକ୍ସିପିଟାଲ ଏପିଲେପ୍ସି ଅଫ ଚାଇଲ୍ଡହୁଡ ।
- କାଟାମେନିଆଲ୍ ଏପିଲେପ୍ସି ।
- ଚାଇଲ୍ଡହୁଡ ଆବସେନ୍ସ ଏପିଲେପ୍ସି ।
- ଡ୍ରାଭେଟ ସିଣ୍ଡ୍ରୋମ ।
- ଏପିଲେପ୍ସି ଫିମେଲ୍ ।
- ଫ୍ରଣ୍ଟାଲ ଲୋବ୍ ଏପିଲେପ୍ସି ।
- ଜୁଭେନାଇଲ୍ ଆବସେନ୍ସ ଏପିଲେପ୍ସି ।
- ଜୁଭେନାଇଲ ମାୟୋକ୍ଲୋନିକ୍ ଏପିଲେପ୍ସି ।
- ଲେନକ୍ସ ଗାସ୍ଟାଉଟ ସିଣ୍ଡ୍ରୋମ ।
- ଓଟାହାରା ସିଣ୍ଡ୍ରୋମ ।
- ପ୍ରାଇମେରୀ ରିଡିଙ୍ଗ ଏପିଲେପ୍ସି ।
- ପ୍ରୋଗ୍ରେସିଭ୍ ମାୟୋକ୍ଲୋନିକ୍ ଏପିଲେସି ।
- ରାସ୍ମୁସେନ୍ ଏପିଲେପ୍ସି ।
- ଟେମ୍ପୋରାଲ୍ ଲୋବ୍ ଏପିଲେପ୍ସି ।
- ଟୁବରକୁଲସ୍ ଏପିଲେପ୍ସି ।
- ଉଏସ୍ଟ ସିନ୍ଡ୍ରୋମ ।
ଚିକିତ୍ସା
[ସମ୍ପାଦନା]ସଠିକ ଚିକିତ୍ସା ଆରମ୍ଭ କରିବା ପୂର୍ବରୁ କେଉଁ ପ୍ରକାରର ଏପିଲେପ୍ସି ହେଉଛି ତାହା ଜାଣିବା ନିତାନ୍ତ ଆବଶ୍ୟକ[୩୮]। ଏହି ରୋଗୀମାନଙ୍କୁ ସାଧାରଣ ମେଡିସିନ ଚିକିତ୍ସକ, ସ୍ନାୟୁ ବିଶେଷଜ୍ଞ ଓ ସ୍ନାୟୁ ଶଲ୍ୟ ବିଶାରଦମାନେ ଚିକିତ୍ସା କରନ୍ତି । ଅପରେଶନଦ୍ୱାରା ଫିଟ୍ସ କମ ହୁଏ, ଭୟାବହତା କମିଯାଏ ଓ କେତେକେ ସ୍ଥଳେ ଆରୋଗ୍ୟ ହୋଇଯାଏ[୩୯]। ଅପରେଶନ ଫଳାଫଳକୁ ଜେରୋମ୍ ଇଞ୍ଜେଲ ଏକ ଗ୍ରେଡ ଆକାରରେ ପ୍ରକାଶ କରିବାକୁ ପରମର୍ଶ ଦେଇଛନ୍ତି[୪୦]।
ଔଷଧ
[ସମ୍ପାଦନା]ଔଷଧ ଏହାର ମୂଖ୍ୟ ଚିକିତ୍ସା । ଏହି ଔଷଧ ଗୁଡିକୁ ଆଣ୍ଟିକନ୍ଭଲସାଣ୍ଟ କୁହାଯାଏ । ଅନେକ ସମୟରେ ଆଣ୍ଟିକନ୍ଭଲସାଣ୍ଟ ସାରା ଜୀବନ ଖାଇବାକୁ ପଡେ ଓ ଏହା ଜୀବନ ଧାରା ଉପରେ ପ୍ରଭାବ ପକାଏ । ବିଭିନ୍ନ ଆଣ୍ଟିକନ୍ଭଲସାଣ୍ଟର କର୍ମ ବିଧି, ଉପକାର ଓ ବିଷାକ୍ତ ପ୍ରଭାବ ଅଲଗା ଅଲଗା ହୁଏ ।
ଉପଲବ୍ଧ
[ସମ୍ପାଦନା]ଆମେରିକାରେ ୨୦ଟି ଔଷଧ ବ୍ୟବହାର ନିମନ୍ତେ ସ୍ୱିକୃତି ପାଇଛି । ସେଗୁଡିକର ନାମ: କାର୍ବାମାଜେପିନ୍ (ଟେଗ୍ରେଟଲ୍), କ୍ଲୋରାଜେପେଟ, କ୍ଲୋନାଜେପାମ, ଇଥୋସକ୍ସାମାଇଡ, ଫେଲବାମେଟ, ଫସଫେନିଟଏନ, ଗାବାପେଣ୍ଟିନ, ଲାକୋସାମାଇଡ, ଲାମୋଟ୍ରିଗିନ, ଲେଭେଟିରାସେଟାମ, ଅକ୍ସକାର୍ବାଜେପିନ୍, ଫେନୋବାର୍ବିଟାଲ, ଫେନିଣ୍ଟଏନ୍, ପ୍ରିଗାବାଲିନ୍, ପ୍ରିମିଡୋନ, ଟିଆଗାବାଇନ୍, ଟୋପିରାମେଟ, ଭାଲପ୍ରୋଏଟ ଏବଂ ଜୋନିସାମାଇଡ । ଅଧିକାଂଶ ଔଷଧ ୧୯୯୦ ମସିହା ପରେ ସୃଷ୍ଟି ହୋଇଛି ।
କାର୍ଯ୍ୟଦକ୍ଷତା
[ସମ୍ପାଦନା]ବ୍ୟବହାର ହେଉଥିବା ଔଷଧ ଅନ୍ତତଃ ୫୦ % ରୋଗୀଙ୍କର ବାତ ୫୦ % ଉପଶମ ହେଲେ ତାହାକୁ କାର୍ଯ୍ୟଦକ୍ଷ(Effective) କୁହାଯିବ । ସର୍ବୋତ୍କ୍ରୁଷ୍ଟ ଆଣ୍ଟିକନ୍ଭଲସାଣ୍ଟ ଚିକିତ୍ସା ସତ୍ତ୍ୱେ ୨୦ % ରୋଗୀଙ୍କର ମଝିରେ ମଝିରେ ବାର ମର ଜାରି ରହେ ।
ସୁରକ୍ଷା ଓ ପାର୍ଶ୍ୱ ପ୍ରତିକ୍ରିୟା
[ସମ୍ପାଦନା]୮୮ % ରୋଗୀଙ୍କର ଅନ୍ୟୁନ ଗୋଟିଏ ପାର୍ଶ୍ୱ ପ୍ରତିକ୍ରିୟା ରହିଥିବା ଗୋଟିଏ ଇଉରୋପିଆନ ଅନୁଶୀଳନରୁ ଦେଖାଯାଇଛି[୪୧]। ଅଧିକାଂଶ ପାର୍ଶ୍ୱ ପ୍ରତିକ୍ରିୟା କମ ଧରଣର ହୁଏ, ମାତ୍ରା ବ୍ୟତିକ୍ରମ(Dose related) ଯୋଗୁ ହୁଏ ଓ ଉପଯୁକ୍ତ ଚିକିତ୍ସାଦ୍ୱାରା ମୋଟେ ପ୍ରତିକ୍ରିୟା ହୁଏ ନାହିଁ ବା ସ୍ୱଳ୍ପ ପରିମାଣ ହୁଏ । କେତେକ ପାର୍ଶ୍ୱ ପ୍ରତିକ୍ରିୟା ମଧ୍ୟରେ ଯକୃତ ବିଷାକ୍ତ, ଆପ୍ଲାସ୍ଟିକ୍ ଆନିମିଆ ଓ ଚର୍ମ ରୋଗ ମୂଖ୍ୟତଃ ଦେଖାଯାଏ । ଗର୍ଭିଣୀ ମହିଳାମାନଙ୍କର ବିକୃତ ଛୁଆ ହେବା ସମ୍ଭାବନା ରହେ ।
ଆଣ୍ଟିକନ୍ଭଲସାଣ୍ଟ ବ୍ୟବହାର ଓ ଚିକିତ୍ସା
[ସମ୍ପାଦନା]ଆଣ୍ଟିକନ୍ଭଲସାଣ୍ଟ ପ୍ରେସକ୍ରିପସନ ଦେବାବେଳେ ଚିକିତ୍ସକଙ୍କ ମୂଳ ଲକ୍ଷ ରହେ ଯେପରି ବାତ ଆଦୌ ହେବ ନାହିଁ ଓ ଯଥା ସମ୍ଭବ କମ ପାର୍ଶ୍ୱ ପ୍ରତିକ୍ରିୟା ହେବ । ଅନେକ ରୋଗୀ ଗୋଟିଏ ଔଷଧ ବ୍ୟବହାର କରନ୍ତି ଓ କେତେକଙ୍କର ଏକାଧିକ ଔଷଧ ଆବଶ୍ୟକ ହୁଏ । ସେଥି ନିମନ୍ତେ ଡାକ୍ତର ଏକ ସନ୍ତୁଳିତ ପ୍ରେସକ୍ରିପସନ ଦିଅନ୍ତି । ଗୋଟିଏ ଔଷଧ ଖାଉଥିବା ରୋଗୀଙ୍କର ବିଶେଷ ଅସୁବିଧା ହୁଏ ନାହିଁ କିନ୍ତୁ ଏକାଧିକ ଔଷଧ ଖାଉଥିବା ରୋଗୀଙ୍କୁ ସାବଧାନତା ସହ ଜଗିବାକୁ ହୁଏ ।
ଆଣ୍ଟିଏପିଲେପ୍ଟିକ ଔଷଧ ଖାଉଥିବା ରୋଗୀଙ୍କର ସେରମ ଏ.ଇ.ଡି (antiepileptic drugs ବା AEDs ) ପରୀକ୍ଷା କରି ଔଷଧ କାମ କରୁଛି କି ନାହିଁ ଜଣାଯାଏ, ଏକାଧିକ ଔଷଧମାନଙ୍କର ପରଷ୍ପର ପ୍ରତିକ୍ରିୟା ଜଣାଯାଏ ଓ ନିଦ୍ରାହୀନତା ବା ଅନ୍ୟ କାରଣମାନ ଔଷଧ ଯୋଗୁ ହେଉଛି କି ନାହିଁ ଜଣାଯାଏ । ଶିଶୁ ଓ କଥା କହି ନ ପାରୁଥିବା ବ୍ୟକ୍ତିମାନେ ଏହାଦ୍ୱାରା ବିଶେଷ ଉପକୃତ ହୁଅନ୍ତି । ରୁଟିନ ରକ୍ତ ଓ ପରିସ୍ରା ପରୀକ୍ଷାରୁ ବିଶେଷ ଉପକାର ମିଳେ ନାହିଁ ।[୪୨][୪୩]
ଦୁଇ ବା ତିନି ଔଷଧ ପ୍ରୟୋଗ ପରେ ମଧ୍ୟ କିଛି ଉପକାର ନ ମିଳିଲେ ତାହାକୁ ମେଡିକାଲି ରିଫ୍ରାକ୍ଟରି(medically refractory) କୁହାଯାଏ । ଅନୁଶୀଳନରୁ ଦେଖାଯାଇଛି, ୪୭ % ରୋଗୀଙ୍କର ପ୍ରଥମ ଔଷଧଦ୍ୱାରା ବାତ ଉପରେ ନିୟନ୍ତ୍ରଣ ହୋଇଯାଏ, ୧୪ % ଲୋକ ଦ୍ୱିତୀୟ ବା ତୃତୀୟ ଔଷଧଦ୍ୱାରା ବାତମୁକ୍ତ ହୁଅନ୍ତି। ୩ % ରୋଗୀ ଏକ ସମୟରେ ଦୁଇ ଔଷଧ ଖାଇଲେ ବାତମୁକ୍ତ ହୁଅନ୍ତି[୪୪] ।
ଅପରେଶନ
[ସମ୍ପାଦନା]ଔଷଧ ପ୍ରତିରୋଧୀ କେନ୍ଦ୍ରୀଭୁତ ବାତ ନିମନ୍ତେ ଅପରେଶନ ଆବଶ୍ୟକ ହୁଏ[୪୫] । ସମ୍ପୁର୍ଣ୍ଣ ବାତ ନିୟନ୍ତ୍ରଣ ଅପରେଶନର ମୂଖ୍ୟ ଲକ୍ଷ[୪୬] ହେଲେ ମଧ୍ୟ ଔଷଧ ଆବଶ୍ୟକ ହୋଇପାରେ[୪୭]।
ମସ୍ତିଷ୍କର କେଉଁ ଅଂଶରୁ ବାତ ସୃଷ୍ଟି ହେଉଛି ଓ ସେହି ଅଂଶକୁ ମୁକ୍ତ କଲେ କେଉଁ କାମ ବାଧାପ୍ରାପ୍ତ ହେବ, ତାହା ଭଲ ଭାବରେ ଅପରେଶନ ପୂର୍ବରୁ ବିଚାର କରାଯାଏ । ଏଥି ନିମନ୍ତେ ବିଭିନ୍ନ ପରୀକ୍ଷା ଆବଶ୍ୟକ ଯଥା; ରୁଟିନ ଇ.ଇ.ଜି., ଦୀର୍ଘ କାଳୀନ ଇ.ଇ.ଜି. ମନିଟରିଙ୍ଗ, ନିଉରୋସାଇକୋଲଜିକାଲ ପରୀକ୍ଷା, ଏମ୍. ଆର. ଆଇ., ପି.ଇ.ଟି., ବାଡା ଟେସ୍ଟ ଓ ଏମ୍. ଇ.ଜି ଇତ୍ୟାଦି ।
କଲୋସ୍ଟୋମି ବା କମିସୁରେକ୍ଟୋମି, ମଲ୍ଟିପ୍ଲ ସବପିଆଲ ଟ୍ରନ୍ସସେକ୍ସନ, ହେମିସ୍ଫେରୋକ୍ଟୋମି ଇତ୍ୟାଦି ଅପରେଶନ କରାଯାଏ ।
ଆଧାର
[ସମ୍ପାଦନା]- ↑ ୧.୦ ୧.୧ Chang BS, Lowenstein DH (2003). "Epilepsy". N. Engl. J. Med. 349 (13): 1257–66. doi:10.1056/NEJMra022308. PMID 14507951.
- ↑ Fisher, Robert S; Acevedo, C; Arzimanoglou, A; Bogacz, A; Cross, JH; Elger, CE; Engel J, Jr; Forsgren, L; French, JA; Glynn, M; Hesdorffer, DC; Lee, BI; Mathern, GW; Moshé, SL; Perucca, E; Scheffer, IE; Tomson, T; Watanabe, M; Wiebe, S (April 2014). "ILAE Official Report: A practical clinical definition of epilepsy" (PDF). Epilepsia. 55 (4): 475–82. doi:10.1111/epi.12550. PMID 24730690.
{{cite journal}}: CS1 maint: multiple names: authors list (link) - ↑ ୩.୦ ୩.୧ "Epilepsy". Fact Sheets. World Health Organization. October 2012. Retrieved January 24, 2013.
- ↑ "Patient Fact Sheet: Epilepsy". American Academy of Neurology. Retrieved January 5, 2012.[permanent dead link]
- ↑ ୫.୦ ୫.୧ ୫.୨ Fisher R, van Emde Boas W, Blume W, Elger C, Genton P, Lee P, Engel J (2005). "Epileptic seizures and epilepsy: definitions proposed by the International League Against Epilepsy (ILAE) and the International Bureau for Epilepsy (IBE)". Epilepsia. 46 (4): 470–2. doi:10.1111/j.0013-9580.2005.66104.x. PMID 15816939. Archived from the original on 2019-09-27. Retrieved 2013-03-05.
{{cite journal}}: CS1 maint: multiple names: authors list (link) - ↑ ୬.୦ ୬.୧ Longo, Dan L (2012). "369 Seizures and Epilepsy". Harrison's principles of internal medicine (18th ed.). McGraw-Hill. p. 3258. ISBN 978-0-07-174887-2.
- ↑ Pandolfo, M. (Nov 2011). "Genetics of epilepsy". Semin Neurol. 31 (5): 506–18. doi:10.1055/s-0031-1299789. PMID 22266888.
- ↑ Eadie, MJ (December 2012). "Shortcomings in the current treatment of epilepsy". Expert Review of Neurotherapeutics. 12 (12): 1419–27. doi:10.1586/ern.12.129. PMID 23237349.
- ↑ Bergey, GK (June 2013). "Neurostimulation in the treatment of epilepsy". Experimental neurology. 244: 87–95. doi:10.1016/j.expneurol.2013.04.004. PMID 23583414.
- ↑ Levy, RG; Cooper, PN; Giri, P (14 March 2012). "Ketogenic diet and other dietary treatments for epilepsy". The Cochrane database of systematic reviews. 3: CD001903. doi:10.1002/14651858.CD001903.pub2. PMID 22419282.
- ↑ Global Burden of Disease Study 2013, Collaborators (22 August 2015). "Global, regional, and national incidence, prevalence, and years lived with disability for 301 acute and chronic diseases and injuries in 188 countries, 1990-2013: a systematic analysis for the Global Burden of Disease Study 2013". Lancet (London, England). 386 (9995): 743–800. doi:10.1016/S0140-6736(15)60692-4. PMID 26063472.
{{cite journal}}:|first1=has generic name (help)CS1 maint: numeric names: authors list (link) - ↑ GBD 2013 Mortality and Causes of Death, Collaborators (17 December 2014). "Global, regional, and national age-sex specific all-cause and cause-specific mortality for 240 causes of death, 1990-2013: a systematic analysis for the Global Burden of Disease Study 2013". Lancet. 385 (9963): 117–71. doi:10.1016/S0140-6736(14)61682-2. PMC 4340604. PMID 25530442.
{{cite journal}}:|first1=has generic name (help)CS1 maint: numeric names: authors list (link) - ↑ Brodie, MJ; Elder, AT; Kwan, P (November 2009). "Epilepsy in later life". Lancet neurology. 8 (11): 1019–30. doi:10.1016/S1474-4422(09)70240-6. PMID 19800848.
- ↑ Holmes, Thomas R. Browne, Gregory L. (2008). Handbook of epilepsy (4th ed.). Philadelphia: Lippincott Williams & Wilkins. p. 7. ISBN 978-0-7817-7397-3.
{{cite book}}: CS1 maint: multiple names: authors list (link) - ↑ Wyllie's treatment of epilepsy : principles and practice (5th ed.). Philadelphia: Wolters Kluwer/Lippincott Williams & Wilkins. 2010. ISBN 9781582559377.
- ↑ Newton, CR (29 September 2012). "Epilepsy in poor regions of the world". Lancet. 380 (9848): 1193–201. doi:10.1016/S0140-6736(12)61381-6. PMID 23021288.
- ↑ Wilden, JA; Cohen-Gadol, AA (15 August 2012). "Evaluation of first nonfebrile seizures". American family physician. 86 (4): 334–40. PMID 22963022.
- ↑ Berg, AT (2008). "Risk of recurrence after a first unprovoked seizure". Epilepsia. 49 Suppl 1: 13–8. doi:10.1111/j.1528-1167.2008.01444.x. PMID 18184149.
- ↑ L Devlin, A; Odell, M; L Charlton, J; Koppel, S (December 2012). "Epilepsy and driving: current status of research". Epilepsy research. 102 (3): 135–52. doi:10.1016/j.eplepsyres.2012.08.003. PMID 22981339.
- ↑ Magiorkinis E, Kalliopi S, Diamantis A (January 2010). "Hallmarks in the history of epilepsy: epilepsy in antiquity". Epilepsy & behavior : E&B. 17 (1): 103–108. doi:10.1016/j.yebeh.2009.10.023. PMID 19963440.
{{cite journal}}: CS1 maint: multiple names: authors list (link) - ↑ ୨୧.୦ ୨୧.୧ Duncan, JS; Sander, JW, Sisodiya, SM, Walker, MC (2006 Apr 1). "Adult epilepsy" (PDF). Lancet. 367 (9516): 1087–100. doi:10.1016/S0140-6736(06)68477-8. PMID 16581409. Archived from the original (PDF) on 2013-03-24. Retrieved 2013-03-06.
{{cite journal}}: Check date values in:|date=(help)CS1 maint: multiple names: authors list (link) - ↑ Engel, Jerome (2008). Epilepsy : a comprehensive textbook (2nd ed. ed.). Philadelphia: Wolters Kluwer Health/Lippincott Williams & Wilkins. p. 2797. ISBN 9780781757775.
{{cite book}}:|edition=has extra text (help) - ↑ Frucht MM, Quigg M, Schwaner C, Fountain NB. (2000). "Distribution of seizure precipitants among epilepsy syndromes". Epilepsia. 41 (12): 1534–1539. doi:10.1111/j.1499-1654.2000.001534.x. PMID 11114210.
{{cite journal}}: CS1 maint: multiple names: authors list (link) - ↑ Herzog AG; Harden CL; Liporace J; Pennell P; Schomer DL; Sperling M; et al. (2004). "Frequency of catamenial seizure exacerbation in women with localization-related epilepsy". Annals Neurology. 56 (3): 431–34. doi:10.1002/ana.20214. PMID 15349872.
{{cite journal}}: Unknown parameter|author-separator=ignored (help) - ↑ Harrison's Principles of Medicine. 15th edition
- ↑ Oby, Emily; Janigro, Damir (2006). "The Blood–Brain Barrier and Epilepsy" (PDF). Epilepsia. 47 (11): 1761–1774. doi:10.1111/j.1528-1167.2006.00817.x. ISSN 0013-9580. PMID 17116015.
- ↑ Marchi N.; et al. "Seizure-Promoting Effect of blood–brain Barrier Disruption". Epilepsia. 48 (4): 732–742.
- ↑ Seiffert E.; et al. "Lasting blood–brain barrier disruption induces epileptic focus in the rat somatosensory cortex". J. Neurosci. 24: 7829–7836.
- ↑ Uva,L. |display-authors=etal Acute induction of epileptiform discharges by pilocarpine in the in vitro isolated guinea-pig brain requires enhancement of blood–brain barrier permeability. Neuroscience
- ↑ van Vliet E.A.; et al. "blood–brain barrier leakage may lead to progression of temporal lobe epilepsy". Brain. 130: 521–534.
- ↑ Ivens S; Kaufer D; Flores LP; Bechmann I; Zumsteg D; Tomkins O; et al. (2007). "TGF-beta receptor-mediated albumin uptake into astrocytes is involved in neocortical epileptogenesis". Brain. 130 (Pt 2): 535–47. doi:10.1093/brain/awl317. PMID 17121744.
{{cite journal}}: Unknown parameter|author-separator=ignored (help) - ↑ Miriam H. Meisler and Jennifer A. Kearney (2005). "Sodium channel mutations in epilepsy and other neurological disorders". Journal of Clinical Investigation. 115 (8): 2010–2017. doi:10.1172/JCI25466. PMC 1180547. PMID 16075041.
- ↑ <Please add first missing authors to populate metadata.> (1981). "Proposal for revised clinical and electroencephalographic classification of epileptic seizures. From the Commission on Classification and Terminology of the International League Against Epilepsy". Epilepsia. 22 (4): 489–501. doi:10.1111/j.1528-1157.1981.tb06159.x. PMID 6790275.
- ↑ <Please add first missing authors to populate metadata.> (1989). "Proposal for revised classification of epilepsies and epileptic syndromes. Commission on Classification and Terminology of the International League Against Epilepsy". Epilepsia. 30 (4): 389–99. doi:10.1111/j.1528-1157.1989.tb05316.x. PMID 2502382.
- ↑ Jerome Engel. "A Proposed Diagnostic Scheme For People With Epileptic Seizures And With Epilepsy: Report Of The Ilae Task Force On Classification And Terminology". ILAE. Retrieved 2006-07-18.
- ↑ al., edited by Simon D. Shorvon ... et (2004). The treatment of epilepsy (2nd ed.). Malden, Mass.: Blackwell Pub. ISBN 9780632060467.
{{cite book}}:|first=has generic name (help) - ↑ Olson D (November 1, 2008). "Differentiating Epileptic Seizures From Nonepileptic Spells". Consultant for Pediatricians. Archived from the original on August 10, 2009. Retrieved March 14, 2013.
- ↑ Trost LF, Wender RC, Suter CC, Von Worley AM, Brixner DI, Rosenberg JH, Gunter MJ (2005). "Management of epilepsy in adults. Treatment guidelines". Postgraduate Medicine. 118 (6): 29–33. PMID 16382763.
{{cite journal}}: Unknown parameter|month=ignored (help)CS1 maint: multiple names: authors list (link) - ↑ Hartzfeld, P; Elisevich K, Pace M, Smith B, Gutierrez JA (2008). "Characteristics and surgical outcomes for medial temporal post-traumatic epilepsy". Br J Neurosurg. 22 (2): 224–230. doi:10.1080/02688690701818901.
{{cite journal}}: CS1 maint: multiple names: authors list (link) - ↑ Engel, Jerome (1993). Surgical Treatment of the Epilepsies. Lippincott Williams & Wilkins. ISBN 0-88167-988-7.
- ↑ Baker GA; Jacoby A; Buck D; et al. (1997). "Quality in life in people with epilepsy: a European study". Epilepsia. 38 (3): 353–362. doi:10.1111/j.1528-1157.1997.tb01128.x. PMID 9070599.
{{cite journal}}: Unknown parameter|author-separator=ignored (help) - ↑ Camfiled C; Camfield P; Smith E; et al. (1986). "Asymptomatic children with epilepsy: little benefit from screening for anticonvulsant-induced liver, blood, or renal damage". Neurology. 36 (6): 838–841. PMID 3703292.
{{cite journal}}: Unknown parameter|author-separator=ignored (help) - ↑ mattson RH, Cramer J, COllins JF. (1985). "Comparison of carbemazipine, phenobarbital, phenytoin, and primidone in complex partial seizures". NEJM. 313 (3): 145–151. doi:10.1056/NEJM198507183130303. PMID 3925335.
{{cite journal}}: CS1 maint: multiple names: authors list (link) - ↑ Kwan P, Brodie MJ. (2000). "Early identification of refractory epilepsy". NEJM. 342 (5): 314–319. doi:10.1056/NEJM200002033420503. PMID 10660394.
- ↑ Duncan, JS; Sander, JW, Sisodiya, SM, Walker, MC (2006 Apr 1). "Adult epilepsy". Lancet. 367 (9516): 1087–100. doi:10.1016/S0140-6736(06)68477-8. PMID 16581409.
{{cite journal}}: Check date values in:|date=(help)CS1 maint: multiple names: authors list (link) - ↑ Birbeck GL, Hays RD, Cui X, Vickrey BG. (2002). "Seizure reduction and quality of life improvements in people with epilepsy". Epilepsia. 43 (5): 535–538. doi:10.1046/j.1528-1157.2002.32201.x. PMID 12027916.
{{cite journal}}: CS1 maint: multiple names: authors list (link) - ↑ Berg AT, Langfitt JT, Spencer SS, Vickrey BG. (2007). "STOPPING ANTIEPILEPTIC DRUGS AFTER EPILEPSY SURGERY: A SURVEY OF US EPILEPSY CENTER NEUROLOGISTS". Epilepsy Behav. 10 (2): 219–222. doi:10.1016/j.yebeh.2006.12.001. PMC 1868701. PMID 17251061.
{{cite journal}}: CS1 maint: multiple names: authors list (link)
